
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
U lympho lymphoplasmacytic tế bào B của Waldenström
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 12.07.2025
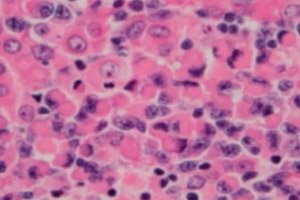
Rối loạn tăng sinh lympho ác tính (tăng sinh miễn dịch), u lympho lymphoplasmacytic hoặc bệnh macroglobulinemia Waldenstrom là một khối u tế bào của các tế bào lympho B nhỏ – tế bào B cung cấp các chức năng bảo vệ của hệ thống bạch huyết và miễn dịch dịch thể của cơ thể. Chẩn đoán chỉ nên được thực hiện sau khi loại trừ tất cả các u lympho tế bào B nhỏ khác. Bệnh macroglobulinemia Waldenstrom được mô tả vào năm 1944 bởi Jan G. Waldenstrom, người đã báo cáo các biểu hiện bất thường của chảy máu hạch bạch huyết, thiếu máu, tốc độ lắng đọng tăng, độ nhớt tăng và tăng gammaglobulinemia ở hai bệnh nhân. [ 1 ], [ 2 ]
Dịch tễ học
Loại u lympho này là một loại bệnh ác tính về huyết học hiếm gặp, diễn biến chậm và số liệu thống kê lâm sàng ước tính tỷ lệ phát hiện bệnh trong nhóm bệnh này là khoảng 2%. Hơn nữa, số bệnh nhân nam gần gấp đôi số bệnh nhân nữ.
Theo một số dữ liệu, tỷ lệ mắc bệnh u lympho lymphoplasmacytic hàng năm ở các nước châu Âu là một trên 102 nghìn người, và ở Hoa Kỳ là một trên 260 nghìn người. [ 3 ]
Nguyên nhân u lympho lymphoplasmacytic.
Cho đến nay, nguyên nhân của hầu hết các bệnh ung thư vẫn chưa được biết, nhưng nghiên cứu về cơ sở di truyền của một số bệnh vẫn đang tiếp tục. Khi nghiên cứu nguyên nhân gây ra các bệnh tế bào plasma ác tính, bao gồm u lympho lymphoplasmacytic tế bào B – bệnh macroglobulinemia Waldenstrom, các nhà nghiên cứu đã phát hiện ra mối liên hệ giữa sự tăng sinh bệnh lý (phân chia tế bào) của tế bào lympho B ở giai đoạn cuối của quá trình biệt hóa với sự hiện diện của một số rối loạn gen phân tử làm thay đổi các chức năng cơ bản của tế bào.
Ở những bệnh nhân mắc bệnh macroglobulinemia Waldenstrom, người ta đã xác định được những thay đổi ở một số gen - đột biến soma, tức là chỉ ảnh hưởng đến các mô có tổn thương gen của một quần thể tế bào riêng biệt và hình thành các biến thể trong bộ gen của chúng, dẫn đến các rối loạn theo chu kỳ và cấu trúc ở cấp độ tế bào.
Trước hết, đây là những đột biến thể xác của gen MYD88 (L265P) và CXCR4, mã hóa một protein tế bào chất quan trọng đối với phản ứng miễn dịch bẩm sinh và thích nghi: như một bộ điều hợp, nó đảm bảo việc truyền tín hiệu từ chất trung gian gây viêm IL-1 (interleukin-1) và các tế bào thụ thể giống Toll kích hoạt phản ứng miễn dịch. Do đột biến thể xác, các bất thường phát sinh trong chuỗi polypeptide của phân tử protein này - cơ sở cấu trúc của nó. [ 4 ]
Các yếu tố rủi ro
Ngoài các yếu tố nguy cơ chung (tiếp xúc với mức độ bức xạ cao, hóa chất gây ung thư, v.v.), những yếu tố sau đây được coi là yếu tố dự báo khả năng mắc bệnh macroglobulinemia Waldenstrom như một bệnh tăng sinh lympho cấp độ thấp:
- tuổi già (trên 65 tuổi);
- sự hiện diện của những người thân mắc chẩn đoán này, cũng như mắc bệnh u lympho không Hodgkin tế bào B hoặc bệnh bạch cầu lymphocytic mãn tính;
- viêm gan C mãn tính;
- tiền sử bệnh lý gamma đơn dòng lành tính, một bệnh lý huyết học vô căn, bản chất của bệnh là sản xuất các globulin gamma bất thường loại M bởi tế bào plasma của tế bào lympho;
- bệnh tự miễn, đặc biệt là hội chứng Sjogren.
Sinh bệnh học
Khi tiếp xúc với kháng nguyên hoặc được kích thích bởi tế bào lympho T, một số tế bào lympho B chuyển đổi thành tế bào plasma – tế bào plasma lymphocytic, sau một số chuyển đổi nhất định, bắt đầu sản xuất protein hình cầu bảo vệ, tức là gamma globulin (globulin miễn dịch hoặc kháng thể).
Cơ chế sinh bệnh của u lympho bào lymphoplasmacytic/bệnh macroglobulinemia Waldenstrom liên quan đến sự tăng sinh quá mức của tế bào B, sự dư thừa của dòng tế bào plasma lymphocytic và sự sản xuất quá mức của immunoglobulin M (IgM), còn được gọi là immunoglobulin đơn dòng hoặc protein M, trong máu. Đây là kháng thể chính có trọng lượng phân tử lớn và cấu trúc năm phân tử, được tạo ra trong quá trình tấn công ban đầu vào các kháng nguyên vi khuẩn hoặc vi-rút cụ thể. [ 5 ]
Hầu như tất cả các triệu chứng của bệnh này đều liên quan đến biểu hiện hoạt động của protein M, có thể phá vỡ tính chất lưu biến của máu, làm tăng độ nhớt của máu; thấm vào mô lymphoid và mô tủy của tủy xương, tích tụ trong mô lymphoid ngoại vi (với sự hình thành các khối u phát triển chậm có khả năng gây chèn ép lên các cơ quan xung quanh, sợi thần kinh hoặc mạch máu).
Mặc dù bệnh bạch cầu lymphocytic mãn tính, bệnh macroglobulinemia Waldenstrom hoặc u lympho bào lymphoplasmacytic và bệnh đa u tủy là những bệnh riêng biệt, nhưng tất cả đều liên quan đến sự gia tăng sinh sản của tế bào lympho B.
Triệu chứng u lympho lymphoplasmacytic.
Các dấu hiệu đầu tiên của bệnh không đặc hiệu và có thể bao gồm tình trạng yếu và mệt mỏi nhiều hơn (do thiếu máu đẳng sắc), sụt cân, khó thở, tăng tiết mồ hôi về đêm và sốt dưới sốt tái phát.
Ngoài ra, ở giai đoạn đầu của bệnh, có sự rối loạn về độ nhạy cảm của bàn tay và bàn chân, xảy ra bệnh lý thần kinh ngoại biên (tê hoặc ngứa ran ở bàn chân và cẳng chân), xuất hiện các xuất huyết cục bộ nhỏ ở mao mạch da (ban xuất huyết), cũng như nổi mề đay lạnh (do sự hình thành và kết tụ của các protein cryoglobulin bất thường trong huyết thanh).
Các triệu chứng liên quan đến hội chứng tăng độ nhớt máu bao gồm đau đầu và chóng mặt, tổn thương võng mạc và mất thị lực, ù tai và mất thính lực, chuột rút, đau cơ, huyết áp cao, chảy máu cam tự phát và chảy máu nướu răng. Phụ nữ có thể bị chảy máu tử cung.
Cũng quan sát thấy: hạch bạch huyết to (bệnh hạch bạch huyết); lách to (lách to); suy tim với đau tim và rối loạn nhịp tim. Mặc dù thâm nhiễm nội tạng rất hiếm, dạ dày và ruột có thể bị ảnh hưởng, với sự phát triển của tiêu chảy (thường có phân mỡ). [ 6 ], [ 7 ]
Các hình thức
Phân loại khối u của mô tạo máu và mô lympho của Tổ chức Y tế Thế giới năm 2017 thiết lập bốn tiêu chuẩn chẩn đoán bệnh macroglobulinemia Waldenstrom, bao gồm:
- Sự hiện diện của bệnh lý gammopathy IgM đơn dòng
- Sự thâm nhiễm tủy xương bởi các tế bào lympho nhỏ cho thấy sự biệt hóa tế bào plasma hoặc tế bào plasma
- Sự thâm nhiễm tủy xương với cấu trúc liên bào
- Kiểu hình miễn dịch phù hợp với bệnh macroglobulinemia Waldenstrom, bao gồm IgM+ bề mặt, CD19+, CD20+, CD22+, CD25+, CD27+, FMC7+, CD5 biến đổi, CD10-, CD23-, CD103- và CD108-
Các biến chứng và hậu quả
Bệnh nhân mắc bệnh u lympho bào lymphoplasmacytic có thể gặp phải các biến chứng và hậu quả sau:
- giảm khả năng miễn dịch;
- suy tủy xương dẫn đến rối loạn chức năng tạo máu và gây thiếu máu;
- thiếu hụt các thành phần tạo nên máu như hồng cầu, bạch cầu, tiểu cầu;
- tổn thương đường tiêu hóa với tình trạng tiêu chảy mạn tính và rối loạn hấp thu ở ruột (hội chứng kém hấp thu);
- viêm thành mạch máu (viêm mạch miễn dịch phức tạp);
- tăng độ giòn của xương (loãng xương);
- khiếm khuyết về thị giác và thính giác;
- bệnh lắng đọng amyloid thứ phát ở các cơ quan nội tạng;
- tiến triển thành bệnh tan máu do paraprotein dưới dạng u tủy đa;
- chuyển đổi thành loại u lympho ác tính cao – u lympho tế bào B lớn lan tỏa.
Chẩn đoán u lympho lymphoplasmacytic.
Chẩn đoán u lympho lymphoplasmacytic/bệnh macroglobulinemia Waldenstrom thường khó khăn do thiếu các thay đổi hình thái, miễn dịch kiểu hình hoặc nhiễm sắc thể cụ thể. Sự thiếu hụt này khiến việc phân biệt bệnh này với các u lympho tế bào B nhỏ khác trở thành vấn đề loại trừ.[ 8 ]
Ngoài việc đánh giá các triệu chứng hiện có, để chẩn đoán u lympho lymphoplasmacytic, cần phải xét nghiệm máu tổng quát và sinh hóa, đông máu đồ, điện di miễn dịch protein máu để xác định mức độ immunoglobulin M trong máu và xét nghiệm nước tiểu tổng quát. [ 9 ]
Cần phải sinh thiết tủy xương, trong đó phải thực hiện chọc tủy xương.
Chẩn đoán bằng dụng cụ được thực hiện: siêu âm hạch và lách, chụp X-quang xương, chụp CT ngực và ổ bụng, soi đáy mắt.
Chẩn đoán phân biệt
U lympho lymphocytic được coi là chẩn đoán loại trừ, do đó chẩn đoán phân biệt được thực hiện với bệnh bạch cầu lymphocytic mạn tính tế bào B, đa u tủy, u lympho nang, nhiều phân nhóm của u lympho không Hodgkin, u tế bào tương bào, tăng sản lympho nang mạch (bệnh Castleman), v.v.
Ai liên lạc?
Điều trị u lympho lymphoplasmacytic.
Cần lưu ý rằng bệnh macroglobulinemia Waldenstrom hoặc u lympho lymphoplasmacytic có thể không có triệu chứng trong nhiều năm và được chẩn đoán dựa trên sự gia tăng nồng độ protein M trong máu.
Nếu không có triệu chứng, cần theo dõi tích cực bằng cách kiểm tra và xét nghiệm thường xuyên.
Dựa trên các triệu chứng hiện có và kết quả xét nghiệm, quyết định bắt đầu điều trị sẽ được đưa ra, tùy thuộc vào nhiều yếu tố (ví dụ như tuổi tác, tiến triển của bệnh, v.v.).
Theo phác đồ, phương pháp điều trị ban đầu cho bệnh nhân mắc loại u lympho này thường là kết hợp xạ trị và hóa trị với việc sử dụng thuốc ức chế tế bào như Cyclophosphamide, Doxorubicin, Vincristine, cũng như corticosteroid - Metprednisolone hoặc Dexamethasone (Dexasone).
Hiệu quả của hóa trị liệu với thuốc từ nhóm kháng thể đơn dòng, đặc biệt là Rituximab, đã được chứng minh. [ 10 ]
Trong trường hợp bệnh tổng quát, Rituximab được sử dụng kết hợp với các chất tương tự nucleoside chống khối u (Pentostatin, Cladribine). Trong bệnh tiến triển chậm với mức immunoglobulin đơn dòng M thấp, ngoài Rituximab, Chlorambucil gây ức chế tế bào (Leukeran) được sử dụng. [ 11 ]
Để giảm độ nhớt của máu và ổn định nồng độ các thành phần hình thành trong máu, phương pháp lọc máu điều trị được sử dụng.
Khi mức kháng thể trong máu xuống thấp nghiêm trọng, liệu pháp thay thế bằng globulin miễn dịch được thực hiện để ngăn ngừa nhiễm trùng tái phát đồng thời.
Như các nhà ung thư học huyết học lưu ý, mặc dù việc điều trị có thể dẫn đến thuyên giảm bệnh, hầu hết bệnh nhân đều bị tái phát. Nếu bệnh xảy ra sớm hơn 24 tháng, có thể sử dụng thuốc chống khối u như Ibrutinib (dạng viên nén). Trong trường hợp tái phát muộn hơn, việc điều trị được thực hiện theo phác đồ ban đầu. [ 12 ], [ 13 ], [ 14 ]
Phòng ngừa
Các chuyên gia xác định tiên lượng kết quả của bệnh u lympho bào lymphoplasmacytic theo hệ thống tiên lượng quốc tế để đánh giá các thông số chính: tuổi của bệnh nhân và nồng độ huyết thanh của hemoglobin, tiểu cầu, beta-2-microglobulin và immunoglobulin đơn dòng. [ 15 ], [ 16 ]
Tỷ lệ sống sót trung bình của chẩn đoán này là khoảng năm năm, nhưng gần 40% bệnh nhân sống được mười năm hoặc lâu hơn.

