
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
Nguyên nhân và cơ chế bệnh sinh của u tuyến tiền liệt
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 04.07.2025
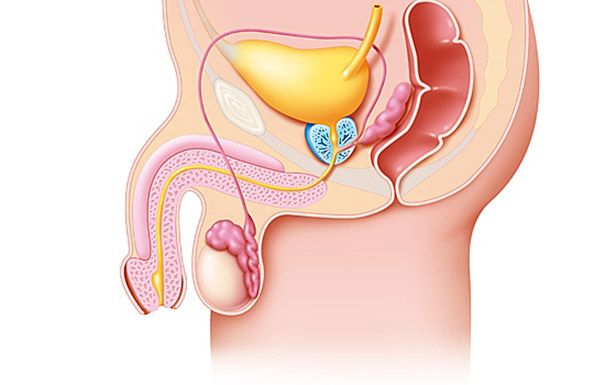
Không thể hiểu được quá trình sinh bệnh của u tuyến tiền liệt (tuyến tiền liệt) nếu không tính đến dữ liệu hiện đại về giải phẫu và hình thái của nó. Lý thuyết hiện đại về sự phát triển của u tuyến tiền liệt (tuyến tiền liệt) dựa trên khái niệm vùng của cấu trúc tuyến tiền liệt, theo đó có một số vùng được phân biệt trong tuyến tiền liệt, khác nhau về đặc điểm mô học và chức năng của các thành phần tế bào tạo nên chúng. Đây là các vùng ngoại vi, trung tâm và chuyển tiếp (tạm thời), cũng như vùng mô đệm xơ cơ trước và đoạn tiền tuyến.
Ở vùng củ tinh, các lỗ thoát của ống dẫn tinh mở ra. Thành của phần gần niệu đạo bao gồm các sợi cơ trơn dọc. Cơ thắt trước tuyến tiền liệt (sinh dục), được hình thành bởi một lớp dày các sợi cơ trơn, bao quanh phần gần niệu đạo từ cổ bàng quang đến đỉnh củ tinh và ngăn ngừa xuất tinh ngược dòng.
Các nghiên cứu mô học đã chỉ ra rằng sự phát triển của u tuyến tiền liệt (tuyến tiền liệt) bắt đầu ở vùng trung tâm và vùng chuyển tiếp của tuyến tiền liệt. Vùng chuyển tiếp của tuyến tiền liệt bao gồm hai tuyến riêng biệt nằm ngay sau cơ thắt trong của bàng quang. Các ống bài tiết của vùng này nằm trên thành bên của niệu đạo gần củ tinh. Vùng chuyển tiếp gần chứa các tuyến của vùng quanh niệu đạo, chúng giáp với cơ thắt trong của bàng quang và nằm song song với trục của niệu đạo. Các hạch tuyến có thể phát triển ở cả vùng chuyển tiếp và vùng quanh niệu đạo. Ngoài tăng sản dạng nốt, vùng chuyển tiếp có xu hướng phát triển theo tuổi tác.
Bao tuyến tiền liệt đóng vai trò quan trọng trong sự phát triển các triệu chứng của u tuyến tiền liệt (tuyến tiền liệt). Do đó, ở chó, bao tuyến tiền liệt phát triển kém và ngay cả khi tăng sản rõ rệt, các triệu chứng của bệnh cũng hiếm khi phát triển. Bao tuyến tiền liệt truyền áp lực của mô tuyến tiền liệt phì đại đến niệu đạo, gây ra sự gia tăng sức cản niệu đạo.
U tuyến tiền liệt (tuyến tiền liệt): sinh lý bệnh
Phần niệu đạo tuyến tiền liệt bị kéo dài và biến dạng đến 4-6 cm hoặc hơn, chủ yếu là do diện tích thành sau nằm phía trên củ tinh. Cổ bàng quang bị nâng lên và biến dạng, lòng bàng quang trở nên giống như khe hở. Kết quả là độ cong tự nhiên của niệu đạo tăng lên và với sự phát triển không đồng đều của các thùy bên, niệu đạo cũng bị cong theo hướng ngang, do đó nó có thể có hình dạng ngoằn ngoèo. Lòng bàng quang bị hở do cơ chế niệu đạo-cơ thắt không hoạt động trong quá trình bù trừ cơ thắt bàng quang được biểu hiện lâm sàng bằng chứng tiểu không tự chủ.
Bàng quang cũng trải qua những thay đổi sâu sắc. Phản ứng của bàng quang đối với sự phát triển của tình trạng tắc nghẽn trải qua ba giai đoạn: kích thích, bù trừ và mất bù trừ. Ở giai đoạn đầu tiên của tình trạng tắc nghẽn dưới bàng quang, bàng quang phản ứng bằng cách tăng co thắt cơ thắt, cho phép duy trì tạm thời sự cân bằng chức năng và tống xuất hoàn toàn nước tiểu. Sự phát triển thêm của tình trạng tắc nghẽn dẫn đến phì đại bù trừ của thành bàng quang, có thể đạt tới độ dày 2-3 cm. Trong trường hợp này, bàng quang có thể có hình dạng xốp do các bó cơ dày lên và phình ra.
Giai đoạn đầu của quá trình phát triển trabecular được đặc trưng về mặt hình thái bởi sự phì đại của các tế bào cơ trơn. Sự tiến triển của quá trình này dẫn đến sự tách biệt của các thành phần cơ phì đại và lấp đầy các khoảng trống giữa chúng bằng mô liên kết. Các chỗ lõm được gọi là túi thừa giả được hình thành giữa các trabeculae, thành của chúng dần mỏng hơn do áp lực trong bàng quang tăng lên. Các túi thừa như vậy thường có nhiều, đôi khi đạt đến kích thước đáng kể.
Tính chất đàn hồi của cơ detrusor được xác định bởi sự hiện diện của collagen, trong mô cơ trơn của nó chiếm 52% tổng lượng protein. Khi khả năng bù trừ bị cạn kiệt và teo cơ tăng lên, thành bàng quang trở nên mỏng hơn. Cơ detrusor mất khả năng co bóp và giãn nở, do đó sức chứa của bàng quang tăng lên đáng kể, đạt 1 lít hoặc hơn. Những thay đổi viêm và dinh dưỡng đi kèm dẫn đến xơ cứng rõ rệt lớp cơ của thành bàng quang và làm giảm hàm lượng collagen. Hàm lượng mô liên kết trở nên bằng hoặc vượt quá hàm lượng các thành phần cơ.
Mức độ phục hồi cấu trúc bình thường của thành bàng quang phụ thuộc vào thời gian tắc nghẽn dòng nước tiểu ra ngoài. Do tắc nghẽn kéo dài, những thay đổi hình thái không thể đảo ngược phát triển, dẫn đến rối loạn chức năng rõ rệt của bàng quang và không thể loại bỏ ngay cả khi điều trị bằng phẫu thuật. Tắc nghẽn dưới bàng quang nghiêm trọng dẫn đến tăng áp lực trong bàng quang, suy giảm dòng nước tiểu ra khỏi thận và phát triển trào ngược bàng quang niệu quản và thận, cũng như viêm bể thận. Niệu quản giãn ra, dài ra, trở nên ngoằn ngoèo, niệu quản ứ nước thận và suy thận mãn tính phát triển. Cơ chế bệnh sinh của những thay đổi ở thận và đường tiết niệu trên ở những bệnh nhân u tuyến tiền liệt rất phức tạp và phụ thuộc vào nhiều yếu tố: những thay đổi liên quan đến tuổi tác, các bệnh đi kèm ảnh hưởng đến khả năng chức năng của chúng, sự phát triển của bệnh lý tắc nghẽn đường tiết niệu.
Ở giai đoạn đầu của bệnh lý tắc nghẽn đường tiết niệu, việc bảo tồn bộ máy fornical của đài thận và tính toàn vẹn của biểu mô của các ống góp của nhú thận ngăn ngừa sự xuất hiện của trào ngược bể thận và sự xâm nhập của nhiễm trùng vào nhu mô thận theo cách đi lên. Khi niệu quản ứ nước thận phát triển, sự biến dạng cấu trúc của các vòm đài thận xảy ra, tạo ra các điều kiện thuận lợi cho sự xuất hiện của trào ngược bể thận-ống thận, và sau đó là trào ngược bể thận-tĩnh mạch và bể thận-bạch huyết.
Do áp lực trong chậu tăng và trào ngược bể thận-thận, huyết động học thận bị suy giảm đáng kể, tiếp theo là sự phát triển của những thay đổi về cấu trúc trong các động mạch nội tạng dưới dạng tắc nghẽn và hẹp lan tỏa. Rối loạn huyết động học dẫn đến những thay đổi chuyển hóa nghiêm trọng và thiếu máu cục bộ mô thận nghiêm trọng. Bệnh lý tắc nghẽn đường tiết niệu dẫn đến sự suy giảm dần dần của tất cả các chỉ số về trạng thái chức năng của thận. Một đặc điểm đặc trưng của quá trình này là suy giảm sớm khả năng cô đặc của thận, chủ yếu biểu hiện bằng sự giảm mạnh tái hấp thu ion Na và tăng bài tiết chúng qua nước tiểu. Suy giảm chức năng thận ở giai đoạn I của u tuyến tiền liệt được quan sát thấy ở 18% bệnh nhân. Ở giai đoạn II, suy thận mạn tính làm phức tạp quá trình của bệnh ở 74%, trong đó 11% trong số họ ở giai đoạn cuối. Suy thận mạn tính được phát hiện ở tất cả các bệnh nhân có u tuyến tiền liệt giai đoạn III, trong đó giai đoạn không liên tục được quan sát thấy ở 63% và giai đoạn cuối ở 25% trong số những người được kiểm tra.
Nhiễm trùng đường tiết niệu có tầm quan trọng cơ bản trong quá trình sinh bệnh của các rối loạn thận ở u tuyến tiền liệt và làm phức tạp đáng kể quá trình diễn biến của bệnh. Viêm bể thận và suy thận chiếm tới 40% nguyên nhân tử vong ở bệnh nhân u tuyến tiền liệt. Viêm bể thận mạn tính ở bệnh nhân u tuyến tiền liệt được quan sát thấy ở 50-90% các trường hợp.
Viêm có nguồn gốc vi khuẩn xảy ra chủ yếu ở mô quanh ống kẽ. Trong cơ chế bệnh sinh của viêm bể thận thứ phát ở u tuyến tiền liệt, vai trò chính là ứ đọng nước tiểu, trào ngược bàng quang niệu quản và bể thận. Nhiễm trùng xâm nhập vào thận đi lên từ bàng quang. Nhiễm trùng đường tiết niệu đi kèm với hầu hết các trường hợp u tuyến tiền liệt. Viêm bàng quang mạn tính được quan sát thấy ở 57-61% bệnh nhân ngoại trú và 85-92% bệnh nhân nội trú. Về vấn đề này, cơ chế bệnh sinh của viêm bể thận mạn tính ở những bệnh nhân có u tuyến tiền liệt có thể được biểu diễn như sau: tắc nghẽn dưới bàng quang → rối loạn chức năng bàng quang → viêm bàng quang → suy yếu các mối nối bàng quang niệu quản → trào ngược bàng quang niệu quản → viêm bể thận mạn tính.
Sự hiện diện của quá trình viêm đồng thời ở tuyến tiền liệt đóng vai trò lớn trong việc hình thành hình ảnh lâm sàng ở u tuyến tiền liệt. Tần suất viêm tuyến tiền liệt mạn tính ở u tuyến tiền liệt theo dữ liệu xét nghiệm, phẫu thuật và tử thi lần lượt là 73, 55,5 và 70%. Ứ trệ tĩnh mạch, chèn ép các ống bài tiết của acini bởi mô tăng sản của tuyến và phù nề của nó là điều kiện tiên quyết cho sự phát triển của tình trạng viêm mãn tính. Kiểm tra hình thái của vật liệu phẫu thuật cho thấy trong hầu hết các trường hợp, quá trình viêm nằm ở ngoại vi của tuyến. Viêm tuyến tiền liệt mạn tính đồng thời có thể biểu hiện lâm sàng là tiểu khó, đòi hỏi phải chẩn đoán phân biệt với các rối loạn tiểu tiện do chính u tuyến tiền liệt gây ra. Sự hiện diện của nó cũng dẫn đến sự gia tăng số lượng các biến chứng sớm và muộn sau phẫu thuật, liên quan đến các biện pháp cần thiết để xác định và vệ sinh viêm tuyến tiền liệt mạn tính ở giai đoạn điều trị bảo tồn hoặc chuẩn bị phẫu thuật.
Sỏi bàng quang trong u tuyến được hình thành thứ phát do rối loạn làm rỗng bàng quang. Chúng được phát hiện ở 11,7-12,8% bệnh nhân. Chúng thường có hình tròn đều, có thể đơn lẻ hoặc nhiều viên, và theo thành phần hóa học, chúng là urat hoặc phosphat. Sỏi thận đi kèm với u tuyến tiền liệt ở 3,6-6,0% trường hợp.
Một biến chứng thường gặp của u tuyến tiền liệt là tình trạng bí tiểu cấp tính hoàn toàn, có thể phát triển ở bất kỳ giai đoạn nào của bệnh. Trong một số trường hợp, đây là đỉnh điểm của quá trình tắc nghẽn kết hợp với tình trạng mất bù khả năng co bóp của cơ thắt, trong khi ở những trường hợp khác, tình trạng này phát triển đột ngột trên nền các triệu chứng rối loạn tiểu tiện vừa phải. Thông thường, đây là biểu hiện lâm sàng đầu tiên của u tuyến tiền liệt. Theo tài liệu, biến chứng này được quan sát thấy ở 10-50% bệnh nhân, thường xảy ra ở giai đoạn II của bệnh. Các yếu tố kích thích sự phát triển của biến chứng này có thể là vi phạm chế độ ăn uống (uống rượu, gia vị), hạ thân nhiệt, táo bón, đi tiểu không đúng giờ, căng thẳng, dùng một số loại thuốc (thuốc kháng cholinergic, thuốc an thần, thuốc chống trầm cảm, thuốc lợi tiểu).
Các yếu tố chính gây ra tình trạng bí tiểu cấp tính là sự phát triển của mô tăng sản, thay đổi chức năng ở trương lực cổ và cơ bàng quang, và suy giảm vi tuần hoàn của các cơ quan vùng chậu dẫn đến phù tuyến tiền liệt.
Trong giai đoạn đầu của tình trạng bí tiểu cấp tính, hoạt động co bóp tăng lên của cơ đẩy nước tiểu dẫn đến tăng áp lực trong bàng quang. Trong các giai đoạn tiếp theo, do thành bàng quang bị kéo căng và khả năng co bóp giảm, áp lực trong bàng quang giảm xuống.

