
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
Bệnh sốt rét bạch cầu hạt ở người
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 12.07.2025
Bệnh truyền nhiễm anaplasmosis là một bệnh lý có thể lây truyền, tức là bệnh được truyền qua côn trùng hút máu. Trong trường hợp này, bệnh được truyền qua ve ixodid, cùng một loài chân đốt có thể truyền bệnh viêm não do ve và bệnh borreliosis.
Bệnh sốt rét có các triệu chứng đa hình và đặc trưng theo mùa (chủ yếu là mùa xuân-hè), liên quan đến thời kỳ hoạt động tự nhiên của ve. Người bị nhiễm bệnh không lây truyền bệnh, vì vậy tiếp xúc với người đó không gây nguy hiểm cho người khác. [ 1 ]
Dịch tễ học
Bệnh anaplasmosis lần đầu tiên được báo cáo vào năm 1994 bởi Chen và cộng sự (J Clin Micro 1994; 32(3):589-595). Các trường hợp bệnh anaplasmosis đã được xác định trên toàn thế giới; tại Hoa Kỳ, bệnh này thường được báo cáo nhất ở vùng Trung Tây và Đông Bắc. Hoạt động của bệnh cũng đã được báo cáo ở Bắc Âu và Đông Nam Á.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
Ở Nga, nhiễm trùng anaplasma qua ve xảy ra ở 5-20% (phần lớn các trường hợp xảy ra ở vùng Baikal và Perm Krai). Ở Belarus, tỷ lệ nhiễm trùng dao động từ 4 đến 25% (tỷ lệ lưu hành cao nhất được ghi nhận ở các khu rừng Belovezhskaya Pushcha). Ở Ukraine và Ba Lan, tỷ lệ lưu hành gần như tương đương - 23%. Số ca bệnh anaplasmosis ở Hoa Kỳ được báo cáo với CDC đã tăng đều đặn kể từ khi căn bệnh này bắt đầu được ghi nhận, từ 348 ca vào năm 2000 lên mức đỉnh điểm là 5.762 ca vào năm 2017. Các ca được báo cáo vào năm 2018 thấp hơn đáng kể, nhưng đã tăng lên khoảng năm 2017 vào năm 2019 với 5.655 ca. [ 6 ]
Bệnh anaplasmosis có đặc điểm là tính theo mùa, tương ứng với thời kỳ hoạt động của ve ixodid. Các đợt nhiễm trùng tăng đột biến từ giữa mùa xuân đến cuối mùa hè, hay chính xác hơn là từ tháng 4 đến đầu tháng 9. Theo quy luật, anaplasmas được tìm thấy trong cùng một vùng với các loại nhiễm trùng khác do ve truyền, đặc biệt là borrelia gây bệnh. Người ta đã xác định rằng một con ve ixodid có thể đồng thời mang tới bảy tác nhân gây bệnh do vi-rút và vi khuẩn. Đó là lý do tại sao hơn một nửa số trường hợp mắc bệnh là nhiễm trùng hỗn hợp - tổn thương do nhiều tác nhân gây bệnh truyền nhiễm cùng một lúc, làm xấu đi đáng kể kết quả của bệnh lý. Ở hầu hết các bệnh nhân, bệnh anaplasmosis được phát hiện kết hợp với bệnh borreliosis do ve truyền hoặc viêm não, hoặc với bệnh ehrlichiosis đơn nhân. Trong hơn 80% các trường hợp, tình trạng đồng nhiễm với bệnh anaplasmosis và bệnh borreliosis được quan sát thấy.
Nguyên nhân bệnh sốt rét
Tác nhân gây bệnh truyền nhiễm là anaplasma (tên đầy đủ là Anaplasma phagocytophilum) - loại vi khuẩn nội bào nhỏ nhất. Khi xâm nhập vào máu người, nó sẽ thâm nhập vào các bạch cầu hạt và lan truyền đến mọi điểm của cơ thể.
Trong điều kiện tự nhiên, anaplasma thường trú ngụ trong cơ thể chuột và chuột cống, và ở những nơi có người ở, chó, mèo, ngựa và các loài động vật khác có thể bị nhiễm bệnh. Tuy nhiên, chúng không gây nguy hiểm cho con người: ngay cả khi một loài động vật bị nhiễm bệnh cắn người, nhiễm trùng cũng không xảy ra. [ 7 ]
Mối nguy hiểm đối với con người khi mắc bệnh anaplasma là bị ve ixodid tấn công, vì khi cắn, chúng tiết nước bọt vào vết thương có chứa anaplasma.
Vi khuẩn gây bệnh anaplasmosis có đường kính nhỏ hơn 1 micron. Nó xâm nhập vào máu toàn thân cùng với dịch nước bọt của côn trùng. Khi xâm nhập vào mô của các cơ quan nội tạng, tác nhân gây bệnh kích hoạt quá trình viêm. Vi khuẩn bắt đầu sinh sôi nhanh chóng, dẫn đến ức chế hệ thống miễn dịch và hậu quả là phát sinh thêm các bệnh truyền nhiễm thứ phát - vi khuẩn, vi-rút hoặc nấm.
Vật chứa chính là loài chuột chân trắng Peromyscus leucopus; tuy nhiên, nhiều loài động vật có vú hoang dã và thuần hóa đã được xác định là vật chứa. [ 8 ], [ 9 ] Ve có thể lây lan bệnh nhiễm trùng giữa động vật hoang dã và động vật trang trại, đặc biệt là động vật móng guốc, chó, động vật gặm nhấm và thậm chí cả chim di cư thường xuyên và do đó tạo điều kiện cho mầm bệnh lây lan rộng hơn. Anaplasma sống trong động vật trong vài tuần, trong thời gian đó, côn trùng trước đây chưa bị nhiễm bệnh trở thành tác nhân lây lan.
Các yếu tố rủi ro
Ve hút máu có thể mang theo nhiều loại bệnh nhiễm trùng. Nổi tiếng nhất là viêm não do ve và bệnh borreliosis, và một tác nhân gây bệnh như anaplasma chỉ mới được phân lập cách đây vài thập kỷ.
Nguy cơ nhiễm anaplasma phụ thuộc vào tổng số ve ở một khu vực nhất định, tỷ lệ côn trùng bị nhiễm và hành vi của con người. Ở những khu vực có nguy cơ mắc bệnh anaplasmosis cao, nguy cơ chủ yếu đe dọa những người nghỉ ngơi hoặc làm việc trong rừng, đồn điền rừng và khu vực công viên - ví dụ, các nhóm nguy cơ đặc biệt bao gồm thợ săn, ngư dân, người hái nấm, người làm nghề lâm nghiệp, khách du lịch, nông dân, quân nhân, v.v.
Ve Ixodid nhạy cảm với khí hậu: chúng chọn sống ở những khu vực có độ ẩm vừa phải hoặc nhiều, lượng mưa thường xuyên hoặc được bao phủ bởi nhiều bụi rậm, nơi độ ẩm có thể duy trì ở mức khoảng 80%. Ưu tiên của côn trùng là rừng rụng lá và rừng hỗn giao, bãi đất trống, thảo nguyên rừng, công viên, quảng trường và vườn. Trong vài năm qua, các loài chân đốt hút máu đã lan rộng khá rộng rãi đến vùng cao nguyên và các vùng phía bắc. [ 10 ]
Sinh bệnh học
Bệnh anaplasmosis lây truyền khi ve tấn công trong quá trình hút máu. Trong môi trường ve, bệnh truyền từ ve cái sang ve con, gây ra sự lưu thông liên tục của mầm bệnh. Đường lây truyền tiếp xúc của anaplasma (qua tổn thương da), cũng như đường tiêu hóa (khi tiêu thụ sữa, thịt) vẫn chưa được chứng minh.
Con người dễ bị ve tấn công nhất vào mùa xuân và mùa hè, khi hoạt động của côn trùng đạt đỉnh. Thời điểm bắt đầu của mùa ve thay đổi tùy thuộc vào điều kiện thời tiết. Nếu mùa xuân ấm áp và sớm, thì các loài chân khớp bắt đầu "săn mồi" vào cuối tháng 3, tăng đáng kể hoạt động của chúng vào nửa sau của mùa hè do tích tụ một lượng lớn vi khuẩn.
Côn trùng hoạt động gần như suốt ngày đêm, nhưng trong thời tiết nắng ấm, mức độ hung hăng cao nhất của chúng được quan sát thấy từ tám đến mười một giờ sáng, sau đó giảm dần và tăng trở lại từ năm đến tám giờ tối. Trong thời tiết nhiều mây, hoạt động hàng ngày của ve gần như giống nhau. Hoạt động chậm lại được quan sát thấy trong điều kiện nóng và trong thời tiết mưa lớn.
Côn trùng hút máu sống chủ yếu ở các khu rừng lớn, ít gặp hơn ở các khu rừng nhỏ, vành đai rừng và thảo nguyên rừng. Ve thường gặp ở những nơi ẩm ướt, trong các khe núi rừng, bụi rậm, gần suối và đường mòn. Chúng cũng sống ở các thành phố: trên bờ sông, trong các khu bảo tồn thiên nhiên, cũng như công viên và quảng trường, và chúng cảm nhận được sự tiếp cận của một vật thể sống bằng mùi từ khoảng cách 10 mét.
Ve trải qua nhiều giai đoạn phát triển: trứng, ấu trùng, nhộng, trưởng thành. Để đảm bảo quá trình diễn ra bình thường của tất cả các giai đoạn, cần có máu của động vật máu nóng, vì vậy ve cần mẫn tìm kiếm "người kiếm ăn": có thể là động vật rừng nhỏ hoặc chim, cũng như động vật lớn hoặc gia súc. Trong quá trình hút máu, ve "chia sẻ" vi khuẩn với động vật, do đó, nó trở thành ổ chứa nhiễm trùng bổ sung. Một loại tuần hoàn vi khuẩn thu được: từ ve sang sinh vật sống, và quay trở lại ve. Ngoài ra, các tế bào vi khuẩn cũng có thể lây lan từ côn trùng sang con của nó. [ 11 ]
Nhiễm trùng ở người xảy ra theo cách lây truyền qua vết cắn của ve. Tác nhân gây bệnh xâm nhập vào cơ thể người qua da bị cắn và xâm nhập vào máu, sau đó vào các cơ quan nội tạng khác nhau, bao gồm cả các cơ quan xa, gây ra hình ảnh lâm sàng của bệnh sốt rét.
Anaplasma "lây nhiễm" các bạch cầu hạt, chủ yếu là các bạch cầu trung tính trưởng thành. Toàn bộ các khuẩn lạc vi khuẩn của morula được hình thành bên trong tế bào chất của bạch cầu. Sau khi nhiễm trùng, tác nhân gây bệnh xâm nhập vào tế bào, bắt đầu sinh sôi trong không bào của tế bào chất rồi rời khỏi tế bào này. Cơ chế bệnh lý của sự phát triển bệnh đi kèm với tổn thương đại thực bào lách, cũng như các tế bào gan và tủy xương, hạch bạch huyết và các cấu trúc khác, bên trong đó phản ứng viêm bắt đầu phát triển. Trong bối cảnh tổn thương bạch cầu và sự phát triển của quá trình viêm, hệ thống miễn dịch của cơ thể bị ức chế, điều này không chỉ làm trầm trọng thêm tình hình mà còn góp phần gây ra nhiễm trùng thứ phát có nguồn gốc bất kỳ. [ 12 ]
Triệu chứng bệnh sốt rét
Với bệnh anaplasmosis, người ta có thể quan sát thấy các triệu chứng lan rộng với mức độ nghiêm trọng khác nhau, tùy thuộc vào đặc điểm của quá trình diễn biến của bệnh. Các dấu hiệu đầu tiên xuất hiện vào cuối thời kỳ ủ bệnh tiềm ẩn, kéo dài từ vài ngày đến vài tuần (thường là khoảng hai tuần), nếu tính từ thời điểm vi khuẩn xâm nhập vào máu người. [ 13 ]
Trong những trường hợp nhẹ, bệnh cảnh lâm sàng tương tự như ARVI thông thường - nhiễm trùng đường hô hấp cấp tính do virus. Các triệu chứng sau đây là điển hình:
- sức khỏe suy giảm nghiêm trọng;
- tăng nhiệt độ lên 38,5°C;
- sốt;
- cảm giác yếu đuối mạnh mẽ;
- chán ăn, khó tiêu;
- đau đầu, đau cơ, đau khớp;
- đôi khi – cảm giác đau và khô ở cổ họng, ho, khó chịu ở vùng gan.
Trong trường hợp trung bình, mức độ nghiêm trọng của các triệu chứng rõ ràng hơn. Các triệu chứng sau đây được thêm vào trên:
- chóng mặt và các dấu hiệu thần kinh khác;
- nôn mửa thường xuyên;
- khó thở;
- giảm bài tiết nước tiểu hàng ngày (có thể dẫn đến vô niệu);
- sưng mô mềm;
- làm chậm nhịp tim, hạ huyết áp;
- cảm giác khó chịu ở vùng gan.
Nếu bệnh nhân bị suy giảm miễn dịch, thì trên nền tảng này, bệnh sốt rét đặc biệt nghiêm trọng. Các triệu chứng sau đây xuất hiện:
- nhiệt độ tăng cao liên tục, không trở lại bình thường trong nhiều tuần;
- dấu hiệu thần kinh rõ rệt, thường có biểu hiện tổn thương não nói chung (suy giảm ý thức - từ trạng thái lờ đờ đến hôn mê), co giật toàn thân;
- tăng chảy máu, phát triển chảy máu trong (máu trong phân và nước tiểu, nôn ra máu);
- rối loạn nhịp tim.
Các biểu hiện của sự tham gia của hệ thần kinh ngoại biên bao gồm bệnh lý đám rối thần kinh cánh tay, liệt dây thần kinh sọ, bệnh lý đa dây thần kinh mất myelin và liệt dây thần kinh mặt hai bên. Việc phục hồi chức năng thần kinh có thể mất vài tháng.[ 14 ],[ 15 ],[ 16 ]
Dấu hiệu đầu tiên
Ngay sau thời gian ủ bệnh, kéo dài trung bình từ 5-22 ngày, các triệu chứng đầu tiên xuất hiện:
- nhiệt độ tăng đột ngột (nhiệt độ sốt);
- đau đầu;
- mệt mỏi nghiêm trọng, suy nhược;
- nhiều biểu hiện khác nhau của chứng khó tiêu: từ đau bụng và vùng gan đến nôn dữ dội;
- hạ huyết áp, chóng mặt;
- tăng tiết mồ hôi.
Các triệu chứng như đau và rát ở cổ họng, ho không xuất hiện ở tất cả bệnh nhân, nhưng không loại trừ. Như bạn thấy, hình ảnh lâm sàng không đặc hiệu và khá giống với bất kỳ bệnh nhiễm trùng đường hô hấp do vi-rút nào, bao gồm cả cúm. Do đó, có khả năng cao đưa ra chẩn đoán sai. Có thể nghi ngờ bệnh sốt rét nếu bệnh nhân cho biết bị ve cắn gần đây. [ 17 ]
Bệnh sốt rét ở trẻ em
Nếu ở người lớn, bệnh sốt rét lây truyền qua vết cắn của ve, thì ở trẻ em còn có một cách lây truyền khác - từ mẹ sang thai nhi. Bệnh có đặc điểm là sốt cao, đau đầu và đau cơ, nhịp tim chậm và huyết áp giảm.
Hình ảnh lâm sàng của bệnh anaplasmosis thường được biểu hiện ở dạng trung bình đến nặng, tuy nhiên, các loại tiến triển như vậy chủ yếu đặc trưng ở bệnh nhân người lớn. Trẻ em mắc bệnh truyền nhiễm chủ yếu ở dạng nhẹ. Chỉ trong một số trường hợp, trẻ em bị viêm gan không vàng da với hoạt động transaminase tăng lên. Thậm chí ít gặp hơn, tổn thương thận được quan sát thấy với sự phát triển của hạ isoesthenuria, protein niệu và hồng cầu niệu, cũng như sự gia tăng mức độ creatinine và urê trong máu. Trong các trường hợp riêng lẻ, bệnh lý trở nên phức tạp hơn do sốc nhiễm độc, suy thận cấp, hội chứng suy hô hấp cấp tính, viêm não màng não. [ 18 ]
Điều trị bệnh ở trẻ em, cũng như ở người lớn, dựa trên việc dùng Doxycycline. Người ta thường chấp nhận rằng thuốc này được kê đơn cho trẻ em từ 12 tuổi. Tuy nhiên, có những trường hợp điều trị sớm hơn bằng Doxycycline - đặc biệt là từ 3-4 tuổi. Liều lượng được lựa chọn riêng lẻ.
Giai đoạn
Bệnh sốt rét có ba giai đoạn phát triển: cấp tính, cận lâm sàng và mãn tính.
Giai đoạn cấp tính được đặc trưng bởi nhiệt độ dao động lên đến giá trị cao (40-41°C), sụt cân đột ngột và yếu, khó thở, hạch bạch huyết to, xuất hiện viêm mũi mủ và viêm kết mạc, và lách to. Một số bệnh nhân bị tăng độ nhạy cảm do kích ứng màng não, cũng như co giật, co giật cơ, viêm đa khớp và liệt dây thần kinh sọ. [ 19 ]
Giai đoạn cấp tính dần dần chuyển thành giai đoạn cận lâm sàng, trong đó thiếu máu, giảm tiểu cầu, giảm bạch cầu (trong một số trường hợp, tăng bạch cầu) được quan sát thấy. Sau đó, sau khoảng 1,5 đến 4 tháng (kể cả khi không điều trị), bệnh có thể hồi phục hoặc giai đoạn mãn tính tiếp theo của bệnh. Nó được đặc trưng bởi thiếu máu, giảm tiểu cầu, phù nề và thêm các bệnh lý nhiễm trùng thứ phát. [ 20 ]
Các hình thức
Tùy thuộc vào mức độ nghiêm trọng của các triệu chứng, người ta phân biệt các loại bệnh sốt rét sau đây:
- tiềm ẩn, không có triệu chứng (dưới lâm sàng);
- rõ ràng (rõ ràng).
Tùy thuộc vào mức độ nghiêm trọng của bệnh truyền nhiễm, các trường hợp nhẹ, trung bình và nặng được phân biệt.
Ngoài ra, người ta còn phân biệt giữa bệnh sốt rét tiểu cầu và bệnh sốt rét hạt, tuy nhiên, tổn thương tiểu cầu chỉ đặc trưng trong thú y vì nó chủ yếu được tìm thấy ở mèo và chó. [ 21 ]
Anaplasma là tác nhân gây bệnh không chỉ ở người mà còn ở chó, bò, ngựa và các loài động vật khác. Bệnh anaplasmosis do ve truyền ở người có thể được tìm thấy ở hầu hết mọi nơi trên thế giới, vì vật mang bệnh - ve - sống ở cả các nước châu Âu và châu Á.
Bệnh sốt rét ở gia súc và các loài động vật trang trại khác là một căn bệnh đã được biết đến từ lâu, lần đầu tiên được mô tả vào thế kỷ 18: khi đó nó được gọi là sốt ve, nó chủ yếu ảnh hưởng đến dê, bê và cừu. Sự tồn tại của bệnh sốt rét hạt ở ngựa đã được xác nhận chính thức vào năm 1969 và ở chó - vào năm 1982. [ 22 ] Ngoài ve, ruồi trâu, ruồi đốt, muỗi, ruồi hút máu cừu và ruồi đen có thể trở thành vật mang mầm bệnh.
Bệnh sốt rét ở cừu và các động vật trang trại khác biểu hiện bằng các dấu hiệu ban đầu sau đây:
- nhiệt độ tăng đột ngột;
- vàng các mô nhầy do lượng bilirubin dư thừa trong máu;
- khó thở, thở nặng nhọc, có dấu hiệu thiếu oxy;
- nhịp tim nhanh;
- giảm cân nhanh chóng;
- chán ăn;
- sự thờ ơ, uể oải;
- rối loạn tiêu hóa;
- giảm sản lượng sữa;
- phù nề (mắt cá và chân tay);
- ho.
Nhiễm trùng ở động vật thường được xác định bằng rối loạn ăn uống. Do đó, những cá thể bị bệnh, do rối loạn chuyển hóa, cố gắng nếm và nhai những vật không ăn được. Sự suy giảm chuyển hóa, ức chế các quá trình oxy hóa-khử dẫn đến sự gián đoạn quá trình tạo máu, làm giảm mức hemoglobin trong máu và phát triển tình trạng thiếu oxy. Ngộ độc kéo theo sự phát triển của các phản ứng viêm, phù nề và xuất huyết được quan sát thấy. Chẩn đoán đúng và kê đơn điều trị kịp thời đóng vai trò quyết định trong tiên lượng bệnh lý. [ 23 ]
Một số lượng đáng kể không chỉ động vật nuôi mà cả động vật hoang dã có thể đóng vai trò là vật chủ chứa tác nhân gây bệnh anaplasmosis. Đồng thời, chó, mèo và thậm chí cả con người cũng là vật chủ ngẫu nhiên không đóng vai trò là vật truyền bệnh cho các sinh vật sống khác.
Bệnh sốt rét ở mèo là hiếm nhất – chỉ xảy ra ở những trường hợp riêng lẻ. Động vật dễ bị mệt mỏi, có xu hướng tránh mọi hoạt động, chủ yếu là nghỉ ngơi và hầu như không ăn. Vàng da thường phát triển.
Bệnh anaplasmosis ở chó cũng không có triệu chứng cụ thể. Trầm cảm, sốt, gan và lá lách to, khập khiễng được ghi nhận. Có mô tả về ho, nôn mửa và tiêu chảy ở động vật. Đáng chú ý là ở Bắc Mỹ, bệnh lý này chủ yếu diễn biến nhẹ, trong khi ở các nước châu Âu thường thấy kết cục tử vong.
Đối với hầu hết các loài động vật, tiên lượng bệnh anaplasmosis là thuận lợi, với điều kiện là liệu pháp kháng sinh được thực hiện kịp thời. Hình ảnh máu ổn định trong vòng 2 tuần kể từ khi bắt đầu liệu pháp. Kết quả tử vong ở chó và mèo chưa được mô tả. Một quá trình bệnh lý phức tạp hơn được quan sát thấy với nhiễm trùng kết hợp, khi anaplasma kết hợp với các tác nhân gây bệnh khác lây truyền trong quá trình bị ve cắn. [ 24 ]
Các biến chứng và hậu quả
Nếu bệnh nhân mắc bệnh anaplasmosis không tìm kiếm sự chăm sóc y tế hoặc việc điều trị ban đầu được kê đơn không đúng cách, nguy cơ biến chứng sẽ tăng lên đáng kể. Thật không may, điều này xảy ra khá thường xuyên và thay vì nhiễm trùng do rickettsia, bệnh nhân bắt đầu được điều trị nhiễm trùng do vi-rút đường hô hấp cấp tính, cúm hoặc viêm phế quản cấp tính. [ 25 ]
Điều quan trọng là phải hiểu rằng các biến chứng của bệnh truyền nhiễm thực sự có thể nguy hiểm, vì chúng thường dẫn đến hậu quả nghiêm trọng, thậm chí tử vong cho bệnh nhân. Trong số các biến chứng phổ biến nhất là:
- nhiễm trùng đơn độc;
- suy thận;
- tổn thương hệ thần kinh trung ương;
- suy tim, viêm cơ tim;
- bệnh aspergillosis phổi, suy hô hấp;
- sốc nhiễm trùng do nhiễm độc;
- viêm phổi không điển hình;
- bệnh rối loạn đông máu, chảy máu trong;
- viêm màng não.
Đây là những hậu quả phổ biến nhất, nhưng không phải là tất cả, có thể phát triển do bệnh anaplasmosis. Tất nhiên, có những trường hợp bệnh tự phục hồi, điều này thường xảy ra ở những người có khả năng miễn dịch tốt và mạnh. Tuy nhiên, nếu khả năng phòng vệ miễn dịch bị suy yếu - ví dụ, nếu một người gần đây bị bệnh hoặc mắc các bệnh mãn tính, hoặc đã dùng liệu pháp ức chế miễn dịch, hoặc đã phẫu thuật, thì khả năng phát triển các biến chứng ở những bệnh nhân như vậy là rất cao. [ 26 ]
Kết quả bất lợi nhất có thể là bệnh nhân tử vong do suy đa cơ quan.
Chẩn đoán bệnh sốt rét
Một vai trò quan trọng trong chẩn đoán bệnh sốt rét là thu thập tiền sử dịch tễ học. Bác sĩ phải chú ý đến những thời điểm như vết cắn của ve, thời gian bệnh nhân ở trong vùng lưu hành bệnh truyền nhiễm, những lần bệnh nhân đến rừng và công viên rừng trong tháng qua. Thông tin dịch tễ học thu được kết hợp với các triệu chứng hiện có giúp định hướng và tiến hành chẩn đoán đúng hướng. Những thay đổi trong hình ảnh máu cung cấp hỗ trợ bổ sung, nhưng thời điểm chẩn đoán chính là xét nghiệm trong phòng thí nghiệm.
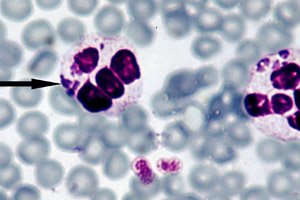
Cách hiệu quả nhất để chẩn đoán bệnh anaplasmosis được coi là kính hiển vi trường tối trực tiếp, bản chất của phương pháp này là hình ảnh hóa các cấu trúc phôi - phôi dâu - bên trong bạch cầu trung tính, trong quá trình soi kính hiển vi quang học của một vết máu mỏng nhuộm Romanovsky-Giemsa. Một phôi dâu có thể nhìn thấy được hình thành khoảng từ ngày thứ ba đến ngày thứ bảy sau khi vi khuẩn xâm nhập. Một phương pháp nghiên cứu tương đối đơn giản cũng có một nhược điểm nhất định, vì nó cho thấy hiệu quả không đủ ở mức anaplasma thấp trong máu. [ 27 ]
Khám lâm sàng tổng quát và đặc biệt là công thức máu toàn phần cho thấy tình trạng giảm bạch cầu với sự dịch chuyển sang trái trong công thức bạch cầu, tăng ESR vừa phải. Nhiều bệnh nhân bị thiếu máu và giảm toàn thể huyết cầu.
Phân tích nước tiểu nói chung cho thấy tình trạng giảm đẳng trương nước tiểu, tiểu máu và tiểu protein.
Xét nghiệm sinh hóa máu cho thấy hoạt động của các xét nghiệm gan (AST, ALT), LDH tăng, nồng độ urê, creatinin và protein C phản ứng tăng.
Kháng thể đối với bệnh anaplasmosis được xác định bằng phương pháp phản ứng huyết thanh (ELISA). Chẩn đoán dựa trên việc xác định động lực học của các giá trị chuẩn độ của các kháng thể đặc hiệu đối với các kháng nguyên vi khuẩn. Các kháng thể IgM ban đầu xuất hiện từ ngày thứ mười một của bệnh, đạt mức đỉnh điểm từ ngày thứ 12 đến ngày thứ 17. Sau đó, số lượng của chúng giảm dần. Có thể phát hiện ra các kháng thể IgG ngay từ ngày đầu tiên của quá trình lây nhiễm: nồng độ của chúng tăng dần và mức đỉnh điểm xảy ra ở ngày thứ 37-39. [ 28 ]
PCR đối với bệnh sốt rét là phương pháp chẩn đoán trực tiếp phổ biến thứ hai phát hiện DNA của bệnh sốt rét. Vật liệu sinh học để phân tích PCR là huyết tương, phân đoạn bạch cầu, dịch não tủy. Cũng có thể kiểm tra ve, nếu có.
Chẩn đoán bằng dụng cụ bao gồm các thủ tục sau:
- Chụp X-quang phổi (hình ảnh viêm phế quản hoặc viêm phổi, hạch to);
- điện tâm đồ (hình ảnh rối loạn dẫn truyền);
- siêu âm các cơ quan trong ổ bụng (gan to, mô gan biến đổi lan tỏa).
Chẩn đoán phân biệt
Phân biệt các bệnh rickettsia lưu hành khác nhau được thực hiện có tính đến các dấu hiệu lâm sàng và dịch tễ học. Điều quan trọng là phải chú ý đến dữ liệu dịch tễ học điển hình cho hầu hết các bệnh rickettsia lưu hành (du lịch đến ổ dịch lưu hành, tính theo mùa, các cuộc tấn công của ve, v.v.), cũng như các triệu chứng như không có ảnh hưởng chính, sưng hạch bạch huyết tại chỗ và không có phát ban.
Trong một số trường hợp, bệnh sốt rét có thể giống với sốt phát ban dịch tễ với diễn biến vừa phải, cũng như dạng nhẹ của bệnh Bril. Trong sốt phát ban, các triệu chứng thần kinh rõ rệt hơn, có ban xuất huyết hồng ban, có các triệu chứng Chiari-Avtsyn và Govorov-Godelier, nhịp tim nhanh, hội chứng Rosenberg, v.v. [ 29 ]
Cần phân biệt bệnh sốt rét với cúm và ARVI kịp thời. Với cúm, thời gian sốt ngắn (3-4 ngày), đau đầu tập trung ở vùng thượng mi và thái dương. Có triệu chứng viêm mũi (ho, sổ mũi), không có gan to.
Một bệnh khác cần phân biệt là bệnh leptospirosis. Bệnh lý này đặc trưng bởi đau dữ dội ở cơ bắp chân, viêm củng mạc, nhịp tim nhanh, tăng bạch cầu trung tính. Bệnh leptospirosis nặng đặc trưng bởi vàng da ở củng mạc và da, hội chứng màng não, dịch não tủy thay đổi theo kiểu viêm màng não thanh dịch. Chẩn đoán được thiết lập bằng cách xác định leptospira trong máu và nước tiểu, cũng như phản ứng ngưng kết và ly giải dương tính.
Sốt xuất huyết được đặc trưng bởi đường cong nhiệt độ hai đợt, đau khớp dữ dội, thay đổi điển hình về dáng đi và nhịp tim nhanh ban đầu. Với đợt thứ hai, phát ban ngứa xuất hiện, sau đó là bong tróc. Chẩn đoán dựa trên việc phân lập vi-rút.
Bệnh brucella được đặc trưng bởi sốt cao đột ngột, đổ mồ hôi nhiều, đau khớp và đau cơ di chuyển, viêm đa hạch nhỏ kèm theo tổn thương hệ thống cơ xương, hệ thần kinh và hệ tiết niệu sinh dục. [ 30 ]
Ehrlichiosis và anaplasmosis là hai bệnh nhiễm trùng do rickettsia có nhiều điểm tương đồng trong quá trình lâm sàng. Các bệnh này thường bắt đầu cấp tính, giống như nhiễm trùng do virus cấp tính. Các triệu chứng không đặc hiệu bao gồm sốt tăng mạnh kèm theo ớn lạnh, yếu, đau cơ, buồn nôn và nôn, ho và đau đầu. Tuy nhiên, phát ban trên da không phải là đặc trưng của anaplasmosis, không giống như ehrlichiosis, đặc trưng bởi các thành phần dạng sẩn hoặc dạng xuất huyết ở các chi và thân.
Cả bệnh anaplasmosis và bệnh ehrlichiosis đều có thể phức tạp do đông máu nội mạch rải rác, suy đa cơ quan, hội chứng co giật và phát triển trạng thái hôn mê. Cả hai bệnh đều được phân loại là bệnh nhiễm trùng có diễn biến phức tạp liên quan đến nguy cơ tử vong tăng cao ở những người bị suy giảm miễn dịch. Sự phát triển của quá trình nhiễm trùng đặc biệt nguy hiểm ở những bệnh nhân đã từng điều trị bằng thuốc ức chế miễn dịch, đã phẫu thuật cắt bỏ lá lách hoặc ở những bệnh nhân nhiễm HIV.
Xét nghiệm huyết thanh và PCR đóng vai trò phân biệt chính trong chẩn đoán bệnh anaplasmosis hoặc ehrlichiosis. Các thể vùi trong tế bào chất được phát hiện trong các tế bào đơn nhân (trong bệnh ehrlichiosis) hoặc các bạch cầu hạt (trong bệnh anaplasmosis).
Bệnh borreliosis và bệnh anaplasmosis có tỷ lệ lưu hành chung, phát triển sau khi bị ve ixodid cắn, nhưng hình ảnh lâm sàng của các bệnh nhiễm trùng này lại khác nhau. Với bệnh borreliosis, phản ứng viêm da tại chỗ được quan sát thấy ở vị trí vết cắn, được gọi là ban đỏ di chuyển do ve truyền, mặc dù quá trình ban đỏ của bệnh cũng có thể xảy ra. Khi borrelia lây lan khắp cơ thể, hệ thống cơ xương, hệ thần kinh và tim mạch, và da bị ảnh hưởng. Đặc trưng là tình trạng khập khiễng, lờ đờ và rối loạn chức năng tim. Khoảng sáu tháng sau khi nhiễm trùng, khớp bị tổn thương nghiêm trọng và hệ thần kinh bị ảnh hưởng. Chẩn đoán được giảm xuống còn sử dụng các phương pháp ELISA, PCR và phương pháp miễn dịch. [ 31 ]
Ai liên lạc?
Điều trị bệnh sốt rét
Phương pháp điều trị chính cho bệnh anaplasmosis là liệu pháp kháng sinh. Vi khuẩn nhạy cảm với thuốc kháng khuẩn tetracycline, vì vậy lựa chọn thường rơi vào Doxycycline, bệnh nhân uống 100 mg hai lần một ngày. Thời gian điều trị là từ 10 ngày đến ba tuần. [ 32 ]
Ngoài thuốc tetracycline, anaplasma còn nhạy cảm với amphenicols, đặc biệt là Levomycetin. Tuy nhiên, việc sử dụng loại kháng sinh này không được các chuyên gia khuyến khích, điều này liên quan đến các tác dụng phụ rõ rệt của thuốc: trong quá trình điều trị, bệnh nhân bị giảm bạch cầu hạt, giảm bạch cầu, giảm tiểu cầu. [ 33 ]
Bệnh nhân nữ trong thời kỳ mang thai và cho con bú được kê đơn Amoxicillin hoặc penicillin được bảo vệ theo liều lượng riêng.
Nếu thuốc kháng sinh được kê đơn trong vòng ba ngày sau khi bị ve cắn, thì liệu trình điều trị được rút ngắn - trong một tuần. Nếu bạn liên hệ với bác sĩ sau đó, phác đồ điều trị đầy đủ sẽ được sử dụng.
Ngoài ra, liệu pháp điều trị triệu chứng cũng được thực hiện, trong đó có thể kê đơn các nhóm thuốc sau:
- thuốc chống viêm không steroid;
- thuốc bảo vệ gan;
- sản phẩm đa vitamin;
- thuốc hạ sốt;
- thuốc giảm đau;
- thuốc điều trị các rối loạn đi kèm của hệ hô hấp, tim mạch và thần kinh.
Hiệu quả lâm sàng của liệu pháp được đánh giá dựa trên kết quả của nó: các dấu hiệu tích cực bao gồm giảm mức độ nghiêm trọng và biến mất của các triệu chứng, bình thường hóa động lực của các rối loạn trong các nghiên cứu trong phòng thí nghiệm và dụng cụ, và thay đổi nồng độ kháng thể đặc hiệu đối với anaplasma. Nếu cần thiết, các loại thuốc được thay thế và một liệu trình điều trị lặp lại được kê đơn.
Các loại thuốc
Phác đồ điều trị bệnh sốt rét được sử dụng phổ biến nhất là:
- Doxycycline hoặc chất tương tự hòa tan của nó là Unidox Solutab – 100 mg x 2 lần/ngày;
- Amoxicillin (theo chỉ định hoặc nếu không thể dùng Doxycycline) – 500 mg ba lần một ngày;
- Trong những trường hợp bệnh sốt rét nặng, thuốc tối ưu được coi là Ceftriaxone với liều lượng 2 g tiêm tĩnh mạch một lần một ngày.
Các chế phẩm penicillin, cephalosporin thế hệ thứ hai và thứ ba và macrolide cũng có thể được xem xét như là kháng sinh thay thế.
Vì việc sử dụng kháng sinh cho bệnh anaplasmosis thường kéo dài, hậu quả của liệu pháp này có thể rất khác nhau: thường gặp nhất là các tác dụng phụ biểu hiện ở các rối loạn tiêu hóa, phát ban da. Sau khi hoàn thành liệu trình điều trị, cần phải kê đơn một loạt các biện pháp để loại bỏ các hậu quả như vậy và phục hồi chức năng đầy đủ của hệ tiêu hóa.
Hậu quả phổ biến nhất của liệu pháp kháng sinh là loạn khuẩn đường ruột, phát triển do tác dụng ức chế của thuốc kháng khuẩn đối với cả vi sinh vật gây bệnh và hệ vi sinh vật tự nhiên trong cơ thể. Để phục hồi hệ vi sinh vật như vậy, bác sĩ kê đơn men vi sinh và eubiotic.
Ngoài chứng loạn khuẩn, liệu pháp kháng sinh kéo dài có thể góp phần gây ra nhiễm trùng nấm. Ví dụ, bệnh nấm candida miệng và âm đạo thường phát triển.
Một tác dụng phụ có thể xảy ra khác là dị ứng, có thể hạn chế (phát ban, viêm mũi) hoặc phức tạp (sốc phản vệ, phù Quincke). Những tình trạng như vậy đòi hỏi phải ngừng thuốc ngay lập tức (thay thế) và các biện pháp chống dị ứng khẩn cấp, sử dụng thuốc kháng histamin và glucocorticoid.
Cùng với liệu pháp kháng sinh, thuốc điều trị triệu chứng được kê đơn. Do đó, trong trường hợp nhiệt độ tăng cao, ngộ độc nặng, các dung dịch giải độc được sử dụng, trong trường hợp phù nề - mất nước, trong trường hợp viêm dây thần kinh, viêm khớp và đau khớp - thuốc chống viêm không steroid và vật lý trị liệu. Bệnh nhân có hình ảnh tổn thương tim mạch được kê đơn Asparkam hoặc Panangin 500 mg ba lần một ngày, Riboxin 200 mg bốn lần một ngày.
Nếu phát hiện tình trạng suy giảm miễn dịch, Timalin được chỉ định dùng 10-30 mg mỗi ngày trong hai tuần. Đối với bệnh nhân có biểu hiện tự miễn dịch - ví dụ, bị viêm khớp tái phát - Delagil được khuyến cáo dùng 250 mg mỗi ngày kết hợp với thuốc chống viêm không steroid.
Liệu pháp vitamin bao gồm việc sử dụng thuốc có chứa vitamin C và E.
Ngoài ra, các tác nhân mạch máu (Axit nicotinic, Complamin) được đưa vào phác đồ điều trị. Để tạo điều kiện cho thuốc kháng khuẩn thâm nhập vào hệ thần kinh trung ương, bệnh nhân được dùng Euphyllin, dung dịch glucose, cũng như các thuốc để tối ưu hóa tuần hoàn não và thuốc bổ não (Piracetam, Cinnarizine).
Trong những trường hợp bệnh mãn tính, cần chỉ định điều trị bằng liệu pháp miễn dịch.
Phòng ngừa
Người mang bệnh anaplasmosis sống trên mặt đất, nhưng có thể trèo lên cỏ cao và bụi rậm cao tới 0,7 m và chờ đợi ở đó một người mang bệnh tiềm năng. Một cuộc tấn công của ve hầu như không được một người cảm nhận, vì vậy mọi người thường không chú ý đến vết cắn.
Để phòng ngừa, bạn nên mặc quần áo có thể bảo vệ chống lại sự tấn công của côn trùng và nếu cần, hãy sử dụng thuốc xua đuổi đặc biệt. Sau mỗi lần đi bộ (đặc biệt là trong rừng), bạn nên kiểm tra toàn bộ cơ thể: nếu phát hiện thấy ve, bạn phải loại bỏ ngay lập tức. Quy trình loại bỏ được thực hiện bằng nhíp hoặc kẹp nhọn, kẹp chặt chân đốt càng gần càng tốt với vùng da tiếp giáp. Bạn phải kéo ve ra rất cẩn thận, lắc và vặn, cố gắng đảm bảo rằng các bộ phận của cơ thể ve không bị bong ra và không nằm trong vết thương. Để ngăn ngừa nhiễm trùng, điều quan trọng là phải xử lý vùng bị cắn bằng thuốc sát trùng vào cuối quy trình.
Sau bất kỳ, ngay cả khi ở lại trong vành đai rừng trong thời gian ngắn, cần phải kiểm tra da, và không chỉ ở những nơi dễ thấy: điều bắt buộc là phải kiểm tra các nếp gấp da, vì côn trùng thường cố gắng tìm kiếm những vùng có độ ẩm cao trên cơ thể - ví dụ, ở nách và bẹn, dưới tuyến vú, trên các nếp gấp của cánh tay và chân. Ở trẻ em, trong số những thứ khác, điều quan trọng là phải kiểm tra cẩn thận đầu và cổ, vùng sau tai. [ 34 ]
Trước khi vào căn hộ, bạn nên kiểm tra đồ đạc và quần áo vì côn trùng có thể được mang vào ngay cả khi đựng trong túi xách hoặc giày dép.
Để ngăn ngừa nhiễm trùng anaplasmosis, khuyến cáo:
- tránh đi lại ở những nơi có côn trùng hút máu sinh sống;
- hiểu biết về cách loại bỏ ve đúng cách và những dấu hiệu đầu tiên của bệnh sốt rét;
- Nếu cần thiết, hãy nhớ sử dụng thuốc xua đuổi côn trùng;
- Khi đi bộ trong rừng và công viên, hãy mặc trang phục phù hợp (áo dài tay, che mắt cá chân và bàn chân).
Dự báo
Đối với phần lớn bệnh nhân mắc bệnh anaplasmosis, tiên lượng được đánh giá là tích cực. Theo nguyên tắc, khoảng 50% bệnh nhân cần điều trị nội trú. Ở một số người bị nhiễm bệnh, bệnh tự khỏi, nhưng một số triệu chứng đau chỉ biến mất sau một thời gian - trong vòng vài tháng.
Tiên lượng xấu đi được quan sát thấy khi phát triển các biến chứng về huyết học và thần kinh, điều này thường xảy ra ở những bệnh nhân bị suy giảm miễn dịch, bệnh gan và thận mãn tính. Tỷ lệ tử vong tương đối thấp. [ 35 ]
Nhìn chung, diễn biến và kết quả của bệnh lý phụ thuộc vào chẩn đoán đúng, sử dụng thuốc kháng khuẩn và thuốc điều trị triệu chứng kịp thời. Trong những trường hợp vừa và nặng, bệnh nhân được đưa vào bệnh viện chuyên khoa truyền nhiễm. Điều quan trọng là phải cho bệnh nhân nghỉ ngơi, vệ sinh và dinh dưỡng tốt. Trong thời gian nhiệt độ tăng cao và sốt, chế độ ăn của bệnh nhân phải cực kỳ nhẹ nhàng, cả về mặt cơ học, hóa học và nhiệt, giảm thiểu các sản phẩm gây lên men và thối rữa trong ruột. Đồng thời, các bữa ăn phải nhiều calo. Cần nghỉ ngơi tại giường cho đến khi nhiệt độ trở lại bình thường, cộng thêm một vài ngày nữa. Điều quan trọng là phải sử dụng các tác nhân etiotropic hiệu quả làm tăng phản ứng đặc hiệu và không đặc hiệu của cơ thể.
Nếu bệnh nhân được điều trị muộn hoặc điều trị không đúng cách, bệnh có thể trở thành mãn tính. Những người đã mắc bệnh anaplasmosis phải được theo dõi y tế về động lực học trong 12 tháng. Việc theo dõi bao gồm việc kiểm tra thường xuyên của một chuyên gia về bệnh truyền nhiễm, một nhà trị liệu và nếu cần thiết, một bác sĩ thần kinh. [ 36 ]
Gia súc đã mắc bệnh anaplasmosis tạm thời miễn dịch với bệnh nhiễm trùng. Nhưng khả năng miễn dịch này không kéo dài lâu: khoảng bốn tháng. Nếu một con cái mang thai đã mắc bệnh, con của nó sẽ có khả năng miễn dịch lâu hơn với bệnh nhiễm trùng do có kháng thể trong máu. Nếu con của nó bị nhiễm bệnh, bệnh sẽ nhẹ hơn.

