Di căn trong gan
Gan là vị trí thường gặp nhất của các khối u di căn khối u, bất kể khối u nguyên phát được thoát bởi hệ thống tĩnh mạch cửa hay các tĩnh mạch khác của hệ thống tuần hoàn hay không.
Di căn gan là đặc điểm của nhiều bệnh ung thư, đặc biệt là các triệu chứng xuất phát từ đường tiêu hóa, vú, phổi và tuyến tụy. Các dấu hiệu ban đầu thường không đặc hiệu (ví dụ như giảm cân, khó chịu ở góc trên bên phải của bụng), nhưng đôi khi biểu hiện như các triệu chứng của ung thư nguyên phát. Di căn gan có thể được mong đợi ở những bệnh nhân giảm cân, hepatome và ở những khối u ban đầu có nguy cơ cao di căn vào gan. Chẩn đoán thường được khẳng định bằng các phương pháp điều tra cụ thể, thường là siêu âm hoặc xoắn ốc CT với độ tương phản. Điều trị, theo nguyên tắc, bao gồm hóa trị giảm nhẹ.
Dịch tễ học
Di căn trong gan được phát hiện ở khoảng 1/3 bệnh nhân bị ung thư, ung thư dạ dày, vú, phổi và ruột già, được quan sát thấy ở một nửa bệnh nhân. Tiếp theo, tần suất di căn ở gan là ung thư thực quản, tụy và u hắc tố. Di căn ở gan của tuyến tiền liệt và ung thư buồng trứng rất hiếm.
Ung thư biểu mô tế bào ung thư di căn thường gặp hơn tiểu ban đầu, và đôi khi là biểu hiện lâm sàng đầu tiên của khối u ác tính ở đường tiêu hóa, vú, phổi hay tuyến tụy.
Sinh bệnh học
Sự xâm nhập của gan do sự phát triển của khối u ác tính của các cơ quan lân cận, di căn ngược lại dọc theo các kênh bạch huyết và sự lan truyền dọc theo các mạch máu là tương đối hiếm.
Portal emboli rơi vào gan từ khối u ác tính của các cơ quan của cổng cổng tĩnh mạch cửa. Đôi khi các khối u nguyên phát của tử cung và buồng trứng, thận, tuyến tiền liệt hoặc bàng quang có thể ảnh hưởng đến các mô lân cận, máu chảy vào hệ tĩnh mạch cửa, có thể dẫn đến di căn hạch ở gan; tuy nhiên, di căn đến gan từ các cơ quan này rất hiếm.
Sự lan truyền di căn qua động mạch gan, vốn thường xảy ra, rất khó hình thành mô học, vì hình ảnh giống như với di căn trong gan.
Ảnh vĩ mô
Mức độ tổn thương gan có thể khác nhau. Có thể phát hiện chỉ kính hiển vi 1-2 nút hoặc một lá gan to, "nhồi" với di căn. Thông thường, khối lượng của gan đạt đến 5.000 g. Một trường hợp được mô tả nơi mà khối u gan bị di căn là 21.500 g. Căn bệnh di căn thường có màu trắng và ranh giới rõ ràng. Sự thống nhất của khối u phụ thuộc vào tỷ lệ khối u của các tế bào khối u và tế bào sợi. Đôi khi làm mềm phần trung tâm của khối u, hoại tử và xuất huyết xuất huyết được ghi nhận. Hoại tử trung tâm của các nút di căn là hậu quả của việc cung cấp máu không đủ; nó dẫn đến sự xuất hiện của sự co lại trên bề mặt của gan. Các hoại tử ngoại vi nằm phía trên thường phát triển viêm màng ngoài. Các nút đôi khi được bao quanh bởi một vùng tăng huyết áp tĩnh mạch. Sự xâm nhập vào tĩnh mạch cửa thường được quan sát. Các động mạch hiếm khi bị ảnh hưởng bởi huyết khối khối u, mặc dù chúng có thể được bao quanh bởi mô ác tính.
Các tế bào khối u di căn nhanh chóng liên quan đến các vùng rộng khắp của gan dọc theo các mạch bạch huyết và theo các nhánh của tĩnh mạch cửa.
Các kết quả của chụp động mạch cho thấy, ngược với ung thư biểu mô tế bào gan, cung cấp máu động mạch cho di căn gan được biểu hiện không tốt. Điều này đặc biệt đúng với di căn của các khối u nguyên phát của đường tiêu hóa.
Khám nghiệm mô học
Di căn gan có thể có cùng cấu trúc mô như khối u nguyên phát. Tuy nhiên, đây không phải là nguyên tắc; thường tập trung chủ yếu là khối u có độ phân biệt cao, trong khi sự di căn vào gan có thể được phân biệt kém đến nỗi không thể xác định nguồn gốc của chúng bằng cách khám nghiệm mô học.
Triệu chứng di căn trong gan
Các di căn gan sớm có thể không có triệu chứng. Ban đầu, các dấu hiệu không đặc hiệu thường xuất hiện (ví dụ như giảm cân, chán ăn, sốt). Gan có thể được mở rộng, dày đặc và đau đớn; phát âm hepatomegaly với các nút dễ nhận biết thể hiện sự tổn thương tiến triển. Triệu chứng hiếm hoi nhưng đặc trưng là sự ma sát của phúc mạc trên gan và đau phổi ở ngực, đau ở phía bên phải. Đôi khi sự phát triển của splenomegaly, đặc biệt là trong trường hợp ung thư tuyến tụy. Phổ biến khối u có tổn thương phúc mạc có thể gây ra cổ trướng, nhưng vàng da thường vắng mặt hoặc chỉ biểu hiện một chút nếu khối u không gây tắc nghẽn mật. Trong giai đoạn cuối, vàng da cấp tính và bệnh não gan chính là tiền thân của tử vong.
Hình ảnh lâm sàng có thể bao gồm các triệu chứng di căn trong gan và các triệu chứng của khối u nguyên phát.
Bệnh nhân phàn nàn về chứng khó chịu, tăng mệt mỏi và giảm cân. Cảm giác bùng nổ và nặng ở vùng bụng trên là do sự gia tăng kích thước gan. Đôi khi đau cấp tính hoặc đau đẻ ở bụng, mô phỏng chứng colic mật. Có thể có sốt và đổ mồ hôi.
Trong trường hợp giảm đáng kể trọng lượng cơ thể, bệnh nhân dường như đã cạn kiệt, một mở rộng bụng được lưu ý. Gan có thể có kích thước bình thường, nhưng đôi khi nó tăng lên rất nhiều mà ở vùng bụng trên, đường viền của nó được xem. Các nút di căn có đặc điểm dày đặc, đôi khi có sự kéo rốn lên bề mặt. Ở trên chúng, tiếng ồn ma sát có thể được nghe. Do cung cấp máu yếu, không có tiếng động mạch. Thường xảy ra lách, thậm chí với sự thông khí bình thường của tĩnh mạch cửa. Bệnh vàng da được thể hiện một chút hoặc vắng mặt. Bệnh vàng da cấp tính làm chứng cho sự xâm nhập của ống dẫn mật lớn.
Sự sưng các chi dưới và sự giãn nở của các tĩnh mạch ở thành bụng trước làm chứng cho sự nén của vena cava dưới của gan bị ảnh hưởng.
Các hạch bạch huyết phụ thuộc bên phải có thể bị ảnh hưởng.
Tràn dịch màng phổi cùng với một số triệu chứng địa phương khác có thể cho biết di căn phổi hoặc có mặt trong một khối u nhẹ.
Sự phát triển của cổ trướng phản ánh sự tham gia của phúc mạc trong quá trình, và trong một số trường hợp - huyết khối tĩnh mạch cửa. Do huyết khối tĩnh mạch cửa và cao huyết áp cổng, xuất huyết có thể phát triển. Một biến chứng hiếm gặp của di căn trong gan ung thư vú, ruột già, hoặc ung thư phổi tế bào nhỏ là sự phát triển của vàng da cơ học.
Di căn là nguyên nhân phổ biến nhất gây nên sự mở rộng gan thật.
Hạ đường huyết là một triệu chứng hiếm gặp của di căn gan. Khối u nguyên phát trong trường hợp này thường là sarcoma. Trong một số ít trường hợp, sự xâm nhập khối u khối lớn và nhồi máu của nhu mô gan có thể dẫn đến sự suy giảm gan nặng.
Nếu khối u carcinino ác tính ở ruột non và phế quản kèm theo rối loạn vận mạch và hẹp phế quản thì gan luôn cho thấy nhiều di căn.
Sự đổi màu của phân chỉ xảy ra khi tắc nghẽn ống mật. Khi xác định khối u nguyên phát trong đường tiêu hóa, phân tích phân cho máu tiềm ẩn có thể dương tính.
Nó bị đau ở đâu?
Điều gì đang làm bạn phiền?
Chẩn đoán di căn trong gan
Nếu nghi ngờ di căn gan, xét nghiệm gan chức năng thường được thực hiện, nhưng thường không đặc hiệu cho bệnh lý này. Sự gia tăng phosphatase kiềm, gamma-glutamyltranspeptidase, và đôi khi - ở mức độ cao hơn các enzyme khác - mức LDP aminotransferases khác nhau. Nghiên cứu cụ thể khá nhạy cảm và cụ thể. Siêu âm thường là thông tin, nhưng CT xoắn ốc với độ tương phản thường cho kết quả chính xác hơn. MRI tương đối chính xác.
Sinh thiết gan cung cấp chẩn đoán cuối cùng và được thực hiện trong trường hợp nội dung thông tin không đầy đủ của các nghiên cứu khác hoặc nếu cần thiết xác minh mô học (ví dụ, loại tế bào di căn gan) để lựa chọn phương pháp điều trị. Tốt hơn là nên thực hiện sinh thiết dưới sự giám sát của siêu âm hoặc CT.
Chỉ tiêu sinh hóa
Ngay cả với kích cỡ gan lớn, chức năng của nó có thể được bảo tồn. Sự nén các ống dẫn mật trong gan tương đối nhỏ có thể không kèm theo vàng da. Nước chảy ra có thể được thực hiện qua các ống dẫn không được bảo vệ. Tăng bilirubin huyết thanh trên 2 mg% (34 mmol / l) cho thấy sự vi phạm sự phát triển của các ống dẫn mật lớn trong vùng cửa gan.
Các chỉ tiêu sinh học về tổn thương gan do di căn bao gồm tăng hoạt tính của phosphatase kiềm hoặc LDH. Có thể tăng hoạt tính của men transaminase trong huyết thanh. Nếu nồng độ bilirubin huyết thanh, cũng như hoạt tính của alkaline phosphatase, LDH và transaminase nằm trong giới hạn bình thường, xác suất không di căn là 98%.
Nồng độ albumin trong huyết thanh bình thường hoặc giảm. Mức globulin huyết thanh có thể tăng lên, đôi khi đáng kể. Điện di có thể tiết lộ sự gia tăng hàm lượng alpha 2 hoặc y-globulin.
Một phần của bệnh nhân trong huyết thanh biểu hiện một kháng nguyên carcinome.
Trong dịch màng bôi trơn, hàm lượng protein tăng lên, đôi khi có kháng nguyên carcinomegonat; Hoạt tính LDH cao gấp 3 lần so với huyết thanh.
Thay đổi huyết học
Khá thường có bạch cầu trung tính, đôi khi số lượng bạch bào tăng lên 40-50 • 10 9 / l. Thiếu máu dễ dàng là có thể.
Sinh thiết nang mật nang
Ý nghĩa chẩn đoán của sinh thiết gan tăng lên khi thực hiện dưới sự kiểm soát trực quan bằng siêu âm, CT hoặc xét nghiệm nội soi. Mô khối u có màu trắng đặc trưng và tính nhất quán. Nếu bạn không thể có được một cột của các mô khối u, bạn nên kiểm tra bất kỳ cục máu đông hoặc mảnh vỡ cho sự hiện diện của các tế bào khối u. Thậm chí nếu các tế bào ung thư không thể bị hít phải, phát hiện và bệnh lý ống tăng lên nhanh chóng mật và bạch cầu trung tính trong phương pháp điều trị chống viêm vùng cổng thông tin, cũng như sự giãn nở tiêu cự của xoang chỉ ra sự hiện diện của di căn ở các khu vực lân cận.
Khám nghiệm mô học của thuốc không phải lúc nào cũng làm cho nó có thể thiết lập được địa phương hóa khối u nguyên phát, đặc biệt là sự phát hiện không di căn của di căn. Xét nghiệm sinh học về chất dịch hút và các bản in của các chế phẩm thu được bằng sinh thiết có thể tăng nhẹ giá trị chẩn đoán của phương pháp.
Nhiễm histochemical đặc biệt quan trọng đối với kiểm tra tế bào học và kích thước nhỏ của mẫu mô kết quả. Kháng thể đơn dòng, đặc biệt HEPPARI, mà phản ứng với tế bào gan, nhưng không phải với biểu mô ống mật và các tế bào nonparenchymal gan, cho phép phân biệt ung thư từ di căn gan nguyên phát.
Xác suất phát hiện di căn với sinh thiết gan đâm thủng cao hơn với khối u khối u đáng kể, kích cỡ gan lớn và sự hiện diện của các nút thấy.
X-quang kiểm tra
X quang phổi ở bụng cho thấy sự gia tăng kích thước gan. Cơ hoành có thể được nâng lên và có đường viền không đồng đều. Đôi khi, calcification của ung thư nguyên phát hoặc hemangioma và di căn của ung thư đại tràng, sữa, tuyến giáp và phế quản được quan sát thấy.
Chụp X quang ngực có thể phát hiện di căn cùng với phổi.
Khám nghiệm bằng phóng xạ trên đường tiêu hoá trên với bari cho phép hình dung tĩnh mạch giãn thực quản, di chuyển dạ dày sang trái và độ cứng của đường cong nhỏ. Irrigoscopy cho thấy sự thiếu sót của góc gan và ruột thừa.
Quét
Việc quét thường cho thấy các tổn thương có đường kính lớn hơn 2 cm. Điều quan trọng là xác định kích thước của các khối u, số lượng và vị trí của chúng, điều này rất cần thiết để đánh giá khả năng cắt bỏ gan và theo dõi bệnh nhân.
Siêu âm là phương pháp chẩn đoán đơn giản, hiệu quả mà không đòi hỏi chi phí cao. Di căn với siêu âm trông giống như nhịp tim. Để chẩn đoán di căn trong gan, siêu âm phẫu thuật đặc biệt hiệu quả.
Với di căn AH có hình thức foci với sự hấp thụ bức xạ thấp. Di căn từ đại tràng thường có trung tâm mạch máu lớn với sự tích tụ của môi trường tương phản dọc theo ngoại vi ở dạng vòng. Khoảng 29% bệnh nhân được cắt bỏ ruột kết vì ung thư, với CT scan, phát hiện di căn tiềm ẩn vào gan. Sự chậm trễ tích tụ chất tương phản làm tăng tần suất phát hiện di căn. Họ cũng áp dụng CT với iodolipol tương phản.
MRI ở chế độ T1 là phương pháp tốt nhất để phát hiện di căn của ung thư ruột già ở gan. Hình ảnh có trọng lượng T2 cho biết có phù nề các mô gan bên cạnh di căn.
MRI với việc đưa oxit sắt hoặc gadolinium có độ nhạy cao hơn. Siêu âm Duplex màu Doppler cho thấy tắc nghẽn tĩnh mạch ít hơn trong tĩnh mạch cửa so với xơ gan và cao huyết áp cổng.
Những khó khăn chẩn đoán
Trong một bệnh nhân có khối u nguyên phát được chẩn đoán và nghi ngờ di căn gan, xác nhận sự xuất hiện của di căn trên cơ sở dữ liệu lâm sàng thường không thể xảy ra. Gây tổn thương gan di căn có thể xảy ra được biểu hiện bằng tăng nồng độ bilirubin huyết thanh, hoạt động transaminase huyết thanh và hoạt tính phosphatase kiềm. Để xác nhận chẩn đoán, sinh thiết gan hít, quét và phúc mạc được thực hiện.
Một vấn đề chẩn đoán khác, thường là do sự quan tâm khoa học thuần túy, là sự không rõ địa phương của khối u nguyên phát trong chẩn đoán tổn thương gan di căn. Khối u nguyên phát có thể là ung thư vú, ung thư tuyến giáp và ung thư phổi. Kết quả dương tính của nghiên cứu phân cho máu tiềm ẩn cho biết địa hoá của khối u trong đường tiêu hóa. Chỉ định trong lịch sử các khối u da ở xa và sự hiện diện của nevi cho phép chúng ta giả sử u ác tính. Sự nghi ngờ về ung thư cơ của tụy nói lên sự cần thiết phải chẩn đoán tụt tụy ngược nội soi. Thông thường, do kết quả của sinh thiết gan đâm, có thể tạo ra cục bộ của khối u nguyên phát. Tuy nhiên, đôi khi sinh thiết chỉ có thể phát hiện được những tế bào vảy, xơ, hình trụ hoặc tế bào da chết, nhưng nội dung chính của trọng tâm vẫn chưa được biết.
Những gì cần phải kiểm tra?
Điều trị di căn trong gan
Điều trị phụ thuộc vào mức độ di căn. Với một hoặc nhiều di căn với ung thư đại trực tràng, sự cắt bỏ có thể kéo dài cuộc đời của bệnh nhân. Tùy thuộc vào đặc điểm của khối u nguyên phát, hóa trị liệu chung có thể làm giảm khối u và kéo dài tuổi thọ, nhưng không dẫn đến phục hồi; hóa trị liệu trong phòng mạch đôi khi đạt được kết quả tương tự với ít hoặc ít nghiêm trọng hơn các phản ứng có hệ thống. Liệu pháp phóng xạ của gan đôi khi làm giảm hội chứng đau với các di căn thông thường nhưng không kéo dài cuộc sống. Một bệnh thông thường là tử vong, vì vậy chiến thuật tốt nhất trong trường hợp này là chăm sóc giảm nhẹ của bệnh nhân và trợ giúp gia đình.
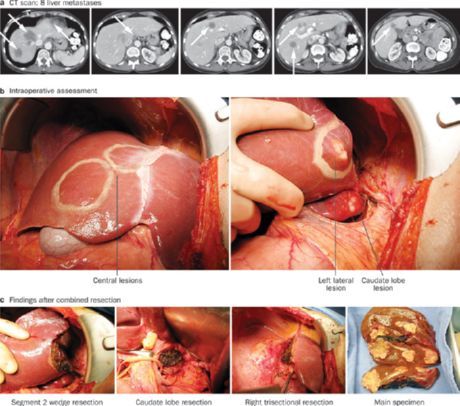
Kết quả điều trị vẫn không đạt yêu cầu. Ở những bệnh nhân có tiên lượng thuận lợi hơn mà không điều trị (ví dụ ở bệnh nhân ung thư trực tràng di căn với gan), nó sẽ cải thiện với điều trị đặc hiệu. Tuy nhiên, nên điều trị trong mọi trường hợp, để không làm mất hy vọng của bệnh nhân và thân nhân của họ. Chọn phương pháp điều trị có thể làm chậm sự phát triển của khối u với ít tác dụng phụ nhất.
Liệu pháp phối hợp được thực hiện với 5-fluorouracil và mitoxantrone kết hợp với methotrexate và lomustine. Nó đi kèm với các phản ứng phụ nghiêm trọng, và kết quả của những nghiên cứu có kiểm soát thì không. Kết quả điều trị tốt nhất được quan sát thấy khi di căn của ung thư vú.
Di căn có khả năng chống lại xạ trị. Trong hội chứng carcinoid, can thiệp phẫu thuật được chỉ ra, có liên quan đến nguy cơ cao. Các nút di căn khá dễ tháo gỡ. Rõ ràng, thuyên tắc các nút khối u cho các nhánh động mạch gan là thích hợp hơn. Ở các di căn của các khối u khác cũng sử dụng đến việc thuyên tắc động mạch với bọt gelatinous.
Giới thiệu hóa trị liệu trong động mạch gan
Các khối u gan nguyên phát và thứ phát được cung cấp máu chủ yếu từ động mạch gan, mặc dù một vai trò nhỏ trong điều này cũng được chỉ định cho tĩnh mạch cửa. Chế phẩm thần kinh có thể được nhắm mục tiêu vào khối u bằng cách đặt catheter trong động mạch gan. Ống thông thường được đặt trong động mạch gan, đưa nó qua đường động mạch vành. Túi mật được lấy ra. Như một sự tổng hợp hóa học floxuridine thường được sử dụng, 80-95% trong số đó được hấp thụ trong lần đi qua gan đầu tiên. Nó được tiêm với sự trợ giúp của một máy nghiền implant dần dần hàng tháng trong 2 tuần.
Điều trị này dẫn đến hồi quy khối u ở 20% bệnh nhân và làm giảm tình trạng này ở 50%. Trong ung thư ruột kết và trực tràng, tuổi thọ với điều trị như vậy đã tăng lên 26 tháng so với 8 tháng ở nhóm đối chứng. Theo một nghiên cứu, kết quả của hóa trị liệu khu vực tốt hơn kết quả điều trị toàn thân. Trong một nghiên cứu khác, khi hóa trị được thực hiện qua động mạch gan ở 35 bệnh nhân, 69 bệnh nhân đã cải thiện, ở 9 bệnh nhân, tình trạng này không thay đổi và trong 25 trường hợp tiến triển khối u được ghi nhận.
Trong số các biến chứng đó là nhiễm khuẩn huyết và rối loạn chức năng của ống thông, loét dạ dày, viêm túi mật hóa học và viêm gan, cũng như chứng loét dạ dày tá tràng.
Sự hoàn thiện thuốc qua động mạch gan có thể được sử dụng như một phương pháp điều trị bổ sung sau khi cắt bỏ gan.
Có một báo cáo về sự kết hợp của cryotherapy với sự truyền perfusion của tế bào qua vùng động mạch gan.
Photocoagulation kẽ interstitial cũng được thực hiện dưới sự giám sát của siêu âm. CT cho thấy khối lượng khối u giảm 50%.
Loại bỏ các di căn của ung thư đại tràng
Các khối u di căn phát triển chậm, có thể là đơn lẻ, hầu hết trong số chúng đều được địa hoá dưới da. Việc cắt bỏ các vùng bị ảnh hưởng của gan có thể được thực hiện ở 5-10% bệnh nhân. Trước khi hoạt động, gan được quét. Độ nhạy cao do CT chụp trong quá trình chụp ảnh động mạch. Đây cũng là siêu âm phẫu thuật cần thiết. Phẫu thuật cắt bỏ gan được chỉ định trong những trường hợp này nếu nó không có nhiều hơn 4 lần di căn và không có tổn thương các cơ quan khác và các bệnh nặng. Mỗi bệnh nhân thứ tư trong quá trình phẫu thuật phải tăng số lượng cắt bỏ ước tính, và mỗi bệnh nhân thứ tám - để bỏ nó. Thường thực hiện phẫu thuật cắt bỏ mô hay cắt bỏ.
Trong một nghiên cứu đa trung tâm tại 607 bệnh nhân bị di căn cắt bỏ, gan di căn tái phát đã được quan sát ở 43% bệnh nhân tái phát và di căn phổi - 31%. Ở 36% bệnh nhân, tái phát xảy ra trong năm đầu tiên. Không có dấu hiệu tái phát của khối u, 25% bệnh nhân sống sót sau giai đoạn 5 năm. Trong một nghiên cứu khác, tỷ lệ sống sót 10 năm là khá cao ở 21%. Nếu nồng độ của Kháng nguyên CEA ở bệnh nhân có huyết thanh không vượt quá 200 ng / ml, cắt bỏ ranh giới thông qua tại một khoảng cách không nhỏ hơn 1 cm từ khối u và gan cắt khối mô ít hơn 1000 g, 5 năm tái phát miễn phí tồn tại vượt quá 50%. Nguy cơ tái phát tái phát được ghi nhận trong trường hợp cắt bỏ không thể rút khỏi khối u đến một khoảng cách đủ và khi di căn được định vị ở cả hai thùy. Trong một nghiên cứu 150 bệnh nhân, phẫu thuật cắt gan (46% bệnh nhân) đã làm tăng tuổi thọ của bình quân lên đến 37 tháng, sau khi cắt bỏ "không triệt để" (12% bệnh nhân) sống sót là 21,2 tháng, và cho các khối u không thể cắt bỏ (42% bệnh nhân ) - 16,5 tháng.
Tuy nhiên, để đánh giá cuối cùng về hiệu quả của phẫu thuật điều trị di căn trong gan, các nghiên cứu có kiểm soát là cần thiết.
Ghép gan
Tỷ lệ sống sau 2 năm sau ghép gan với ung thư di căn là trung bình chỉ 6%.
Hiệu quả hơn là ghép gan ở bệnh nhân khối u tụy nội tạng và di căn vào gan, miễn là khối u nguyên phát cũng được cắt bỏ.
Dự báo
Tiên lượng phụ thuộc vào vị trí của khối u nguyên phát và mức độ ác tính của nó. Nhìn chung, bệnh nhân tử vong trong vòng một năm sau khi phát hiện di căn trong gan. Một tiên đoán tương đối thuận lợi hơn được quan sát thấy ở các khối u trực tràng và ruột già. Tuổi thọ trung bình của bệnh nhân di căn sau khi cắt đại tràng là 12 ± 8 tháng.
Last reviewed: 25.06.2018
