
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
AI phát hiện ung thư tuyến tiền liệt giai đoạn đầu mà các nhà nghiên cứu bệnh học bỏ sót
Đánh giá lần cuối: 23.08.2025
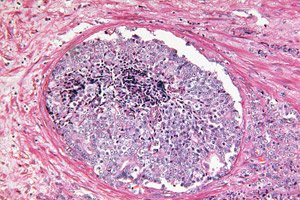 ">
">Báo cáo Khoa học chứng minh rằng trí tuệ nhân tạo có thể nhận diện các dấu hiệu hình thái tiềm ẩn của khối u trong sinh thiết tuyến tiền liệt, vốn trước đây được các nhà nghiên cứu bệnh học coi là lành tính. Một mô hình học sâu được đào tạo bằng phương pháp tiếp cận giám sát yếu đã dự đoán được những nam giới có PSA cao sẽ phát triển ung thư tuyến tiền liệt có ý nghĩa lâm sàng (ISUP > 1) trong 30 tháng tới và những người sẽ không bị ung thư trong ít nhất 8 năm. Điều này mở ra cơ hội cho việc phân tầng nguy cơ sớm ngay sau khi sinh thiết "sạch" ban đầu và có thể giúp xác định những người thực sự cần các thủ thuật xâm lấn lặp lại và giám sát tăng cường.
Bối cảnh của nghiên cứu
Sinh thiết kim tuyến tiền liệt ban đầu thường cho kết quả âm tính giả: một tỷ lệ đáng kể ung thư có ý nghĩa lâm sàng vẫn "ngoài tầm kiểm soát", đặc biệt là với sinh thiết TRUS hệ thống truyền thống. Việc đưa vào hướng dẫn MRI đã làm tăng tỷ lệ phát hiện ung thư có ý nghĩa lâm sàng và giảm số lần lặp lại thủ thuật không cần thiết, nhưng ngay cả với các chiến lược hiện đại, một số khối u ác tính vẫn chưa được phát hiện. Vấn đề nan giải trên lâm sàng vẫn như cũ: ai nên được theo dõi sau khi sinh thiết "sạch" và ai nên được chuyển đến sinh thiết lặp lại sớm, để không làm chậm trễ chẩn đoán và không làm quá tải bệnh nhân với các can thiệp xâm lấn.
Cơ sở sinh học để giải quyết vấn đề này là hiện tượng TINT (mô được khối u chỉ dẫn/chỉ ra mô bình thường): khối u “cấu hình lại” các mô xung quanh có vẻ bình thường của cơ quan, để lại trong đó những dấu vết yếu ớt nhưng có hệ thống - từ tái cấu trúc mô đệm và tình trạng thiếu oxy đến những thay đổi về chuyển hóa. Những thay đổi này đã được mô tả trong các mô hình thực nghiệm và ở bệnh nhân ung thư tuyến tiền liệt, và tương quan với mức độ xâm lấn của khối u, khiến mô “bình thường” trở thành nguồn tín hiệu chẩn đoán tiềm năng, ngay cả khi không có tuyến ung thư rõ ràng nào trong lõi sinh thiết.
Phương pháp bệnh học kỹ thuật số và học sâu nhằm mục đích trích xuất các đặc điểm trường "tinh tế" như vậy từ các lát cắt H&E tiêu chuẩn. Không giống như hình thái học cổ điển, vốn tập trung vào các cấu trúc khối u rõ ràng, các thuật toán có thể nắm bắt các mô hình phân bố trong mô đệm và biểu mô liên quan đến sự hiện diện của khối u ở một phần khác của cơ quan. Điều này mở đường cho việc phân tầng nguy cơ ngay sau khi sinh thiết âm tính: "điểm" kính cao gợi ý nên sinh thiết lại sớm hoặc hướng dẫn MRI, điểm thấp hỗ trợ quan sát nhẹ nhàng hơn.
Đây chính là ý tưởng đằng sau một nghiên cứu mới trên tạp chí Scientific Reports: các tác giả đã kiểm tra xem liệu AI có thể dự đoán ung thư tuyến tiền liệt có ý nghĩa lâm sàng trong 30 tháng tới dựa trên các tín hiệu hình thái từ sinh thiết TINT hay không. Nghiên cứu này được xây dựng dựa trên bản thảo trước đó và hình thành cơ sở ứng dụng cho việc triển khai các dấu ấn sinh học kỹ thuật số "thực địa" trong quá trình định tuyến bệnh nhân sau khi sinh thiết "sạch" ban đầu.
Cách thực hiện: thiết kế, dữ liệu, thuật toán
Các tác giả đã thu thập hồi cứu một nhóm 232 nam giới có PSA tăng cao và kết luận ban đầu là "lành tính" khi sinh thiết kim (sau khi kiểm soát kỹ thuật, 213 bệnh nhân và 587 lát cắt đã được đưa vào phân tích cuối cùng; sinh thiết từ năm 1997-2016, Umea, Thụy Điển). Mỗi bệnh nhân được ghép với một cặp "phản chiếu" theo độ tuổi, năm chẩn đoán và mức PSA: một nửa được chẩn đoán mắc ung thư tuyến tiền liệt muộn hơn (≤30 tháng), nửa còn lại không bị ung thư trong ít nhất 8 năm. Các tiêu bản H&E được số hóa (20 lần), cắt thành các ô 256x256 pixel và đưa vào CLAM (Học tập Đa trường hợp Chú ý Bị ràng buộc Phân cụm) - một lược đồ hiện đại có giám sát yếu, trong đó chỉ biết số phận của bệnh nhân chứ không phải đánh dấu từng pixel. Các đặc điểm được trích xuất bằng ResNet18 đã được đào tạo trước trên 57 tập dữ liệu mô bệnh học. Điểm cuối là nhị phân: rủi ro thấp (lành tính/ISUP1) so với rủi ro cao (ISUP2-5).
Độ chính xác dự đoán
Trong một thử nghiệm độc lập, mô hình đạt được AUC là 0,81 trên các tiêu bản và AUC là 0,82 ở cấp độ bệnh nhân. Ở ngưỡng cho phép cân bằng chấp nhận được, độ nhạy là 0,92 với tỷ lệ dương tính giả là 0,32 (cấp độ bệnh nhân). Nói cách khác, trong số những người có kết quả sinh thiết ban đầu "bị bỏ sót", AI đã đánh dấu chính xác phần lớn những người sớm được xác nhận mắc ung thư có ý nghĩa lâm sàng, mặc dù phải trả giá bằng một số báo động giả. Đối với phòng khám, đây là một tín hiệu: phản ứng sinh thiết "lành tính" ≠ nguy cơ bằng không, và nó có thể được phân tầng định lượng bằng kính kỹ thuật số.
AI thực sự “nhận thấy” điều gì ở mô “bình thường”?
Việc giải thích thông qua UMAP và bản đồ chú ý cho thấy những thay đổi về mô đệm là thông tin hữu ích nhất:
- Nhiều collagen hơn trong mô đệm (sự nén chặt của ma trận, “xơ hóa”);
- Ít tế bào cơ trơn xung quanh tuyến hơn;
- Ít phổ biến hơn là các tín hiệu tinh tế trong biểu mô tuyến, có thể thấp hơn độ phân giải lấy mẫu hạ thấp hiện có.
Mẫu này phù hợp với khái niệm TINT (mô được khối u chỉ dẫn/chỉ ra mô bình thường): ngay cả "chuẩn mực" trong một cơ quan ẩn chứa khối u cũng được định hình lại dưới ảnh hưởng của nó và khác với "chuẩn mực" trong một cơ quan không có khối u. Ung thư không chỉ là một ổ bệnh mà còn là một trường, và AI học cách đọc hiệu ứng trường.
Cách tiếp cận này hữu ích như thế nào trong thực tế - các tình huống tiềm năng
- Sinh thiết lại dựa trên rủi ro: tỷ lệ AI cao trên kính "sạch" - lập luận ủng hộ việc sinh thiết lại sớm hoặc hướng dẫn MRI thay vì chờ đợi.
- Cá nhân hóa việc theo dõi: Tốc độ thấp giúp cân bằng lại sự lo lắng sau khi chụp MRI “ở ngưỡng” và cho phép điều chỉnh cường độ theo dõi.
- Đào tạo mẫu TINT: Bản đồ chú ý và lớp phủ tương tác giúp các nhà nghiên cứu bệnh học nhìn thấy các trường tinh tế xung quanh bệnh ung thư, cải thiện tính nhất quán của báo cáo.
Điều quan trọng là phải hiểu những hạn chế
Đây là một trung tâm duy nhất ở miền bắc Thụy Điển (chủ yếu là người da trắng), thiết kế mang tính hồi cứu, các sinh thiết cơ bản được thực hiện mà không cần hướng dẫn MRI (sinh thiết TRUS có hệ thống), và các dấu ấn sinh học là kết quả tương lai chứ không phải là "khối u tiềm ẩn trên cùng một tiêu bản". Hiện chưa có xác nhận bên ngoài tại các trung tâm/máy quét độc lập, cũng như chưa có thử nghiệm triển vọng nào về tác động của thuật toán lên các quyết định và kết quả lâm sàng. Tỷ lệ dương tính giả vẫn còn đáng kể - mô hình không thay thế bác sĩ mà bổ sung một lớp xác suất cho việc ra quyết định chung.
Tiếp theo là gì: Lộ trình triển khai
- Xác thực bên ngoài đa trung tâm (nhiều máy quét, giao thức, nhóm dân tộc khác nhau).
- Nghiên cứu quyết định triển vọng: điểm AI có làm thay đổi lộ trình điều trị của bệnh nhân không (thời gian chẩn đoán, số lần sinh thiết lặp lại không cần thiết, chẩn đoán quá mức/thiếu sót).
- Tích hợp với MRI và phòng khám: mô hình kết hợp (PSA, MRI PIRADS, các yếu tố lâm sàng + điểm TINT theo H&E).
- Các bước kỹ thuật: chuẩn hóa số hóa, kiểm soát độ trôi dữ liệu, khả năng giải thích (chú ý lớp phủ cho thói quen).
Nguồn: Chelebian E., Avenel C., Järemo H., Andersson P., Bergh A., Wählby C., và cộng sự. Phát hiện khối u chỉ ra những thay đổi hình thái trong sinh thiết tuyến tiền liệt lành tính thông qua AI. Báo cáo Khoa học (Nature Portfolio), xuất bản ngày 21 tháng 8 năm 2025. DOI: https://doi.org/10.1038/s41598-025-15105-6
