
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
Bệnh liên cầu khuẩn ở trẻ em: nguyên nhân và triệu chứng
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 05.07.2025
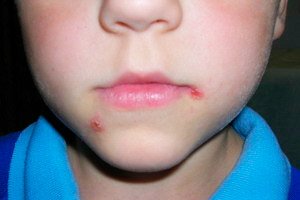
Streptoderma là một trong những loại bệnh viêm da mủ (bệnh do nhiễm trùng do vi khuẩn). Streptoderma ở trẻ em do một loại vi sinh vật cụ thể gây ra - vi khuẩn thuộc chi Streptococcus. Đây là những thanh cầu khuẩn gram âm (tròn), kết hợp thành từng cụm. Chúng thường phát triển trên nền tảng của tình trạng suy giảm miễn dịch, hệ vi khuẩn bị rối loạn và biểu hiện bằng nhiều loại phát ban da, viêm, kích ứng. Đây có thể là cả biểu hiện tại chỗ ở mức độ da và biểu hiện toàn thân ở mức độ toàn bộ cơ thể với sự hình thành các ổ mới của quá trình nhiễm trùng, các vùng viêm và hoại tử, thâm nhiễm.
Dịch tễ học
Tính đến năm 2005, số ca mắc bệnh viêm da mủ do liên cầu khuẩn ở trẻ em dưới 15 tuổi ước tính là 111 triệu. [ 1 ] Theo thống kê, trong khoảng 45% các trường hợp phát triển nhanh bệnh viêm da mủ do liên cầu khuẩn, với thời gian ủ bệnh ngắn, xảy ra trong bối cảnh khả năng miễn dịch giảm, trẻ em mắc bệnh nhiều hơn và cơ thể suy yếu nói chung.
Sự xuất hiện của bệnh liên cầu khuẩn ở những trẻ em như vậy đi kèm với các bệnh như sâu răng, viêm tủy, viêm họng, viêm amidan, viêm phế quản. Nhiều trẻ em (lên đến 20%) có các ổ nhiễm trùng mãn tính ở cổ họng và khoang miệng. [ 2 ] Đây có thể là các bệnh mãn tính của răng (12%), nướu răng (10%), VA (2-3%), amidan bị viêm (5-6%), rò và nang (lên đến 7%), tắc nghẽn xoang hàm trên (lên đến 5%). Trong các trường hợp khác, đây là các bệnh cấp tính và mãn tính khác nhau của đường hô hấp trên và dưới.
Trong 65,5% trường hợp phát triển bệnh liên cầu khuẩn, các yếu tố đi kèm là mất cân bằng nội tiết tố, mất cân bằng miễn dịch, tăng phản ứng và cơ thể nhạy cảm. Trong khoảng 35% trường hợp, bệnh liên cầu khuẩn phát triển sau khi trẻ nhập viện (nhiễm trùng bệnh viện). Trong khoảng 5-10% trường hợp, bệnh phát triển trên nền tảng nhiễm độc toàn thân, trong 70% trường hợp - trên nền tảng hệ vi khuẩn đường ruột bị suy yếu ở da, niêm mạc và khoang miệng. Khoảng 15-20% trường hợp là do thay đổi nội tiết tố và miễn dịch. Trong 25% trường hợp, sự phát triển của bệnh có liên quan đến cân nặng không đủ, thiếu vitamin, khoáng chất và các chất dinh dưỡng riêng lẻ. Trong 30% trường hợp, sự phát triển của bệnh có liên quan đến cân nặng dư thừa và chỉ số khối cơ thể tăng cao.
Tỷ lệ mắc bệnh chốc lở do liên cầu khuẩn cao nhất xảy ra ở trẻ em từ 2 đến 5 tuổi, nhưng cũng có thể xảy ra ở trẻ lớn hơn và người lớn có nghề nghiệp có thể dẫn đến vết cắt hoặc trầy xước da (Adams, 2002; Fehrs và cộng sự, 1987; Wasserzug và cộng sự, 2009). Không có sự khác biệt về khả năng mắc bệnh giữa bé gái và bé trai. [ 3 ]
Nguyên nhân bệnh liên cầu khuẩn ở trẻ em
Có một lý do chính dẫn đến sự phát triển của liên cầu khuẩn. Đó là một bệnh nhiễm trùng do vi khuẩn, hay chính xác hơn là một vi sinh vật thuộc chi liên cầu khuẩn. Sự sinh sản mạnh mẽ của nó trong bối cảnh khả năng miễn dịch giảm và sức đề kháng của cơ thể bị suy yếu khiến quá trình viêm và nhiễm trùng lây lan mạnh mẽ, sự tiến triển của nó. Những lý do khác cũng có thể ảnh hưởng gián tiếp - chắc chắn là khả năng miễn dịch thấp, sự gián đoạn của các quá trình trao đổi chất bình thường trong cơ thể, thiếu vitamin, nguyên tố vi lượng, thành phần khoáng chất. Tiếp xúc với bệnh nhân bị nhiễm trùng cũng có thể gây ra sự phát triển của liên cầu khuẩn. Điều này cũng có thể bao gồm việc trẻ em vào nguồn lây nhiễm (ví dụ, vào vùng dịch bệnh hoặc vùng thịnh vượng của bệnh nhiễm trùng bệnh viện), không tuân thủ các tiêu chuẩn và yêu cầu vệ sinh và vệ sinh, điều kiện nhà ở kém góp phần vào sự lây lan của bệnh nhiễm trùng. [ 4 ]
Mầm bệnh
Các yếu tố rủi ro
Nhóm nguy cơ bao gồm trẻ em có sức đề kháng kém, trẻ em chưa tiêm vắc-xin hoặc trẻ em tiêm vắc-xin không tuân thủ các quy tắc tiêm chủng, trẻ em bị biến chứng sau tiêm vắc-xin, trẻ em thường xuyên bị ốm, trẻ em mắc các bệnh mãn tính, tái phát, nhiễm trùng mạn tính, phản ứng dị ứng. Tuy nhiên, cần lưu ý rằng việc không tiêm vắc-xin cũng ảnh hưởng tiêu cực đến sức khỏe, có thể gây ra cả các bệnh truyền nhiễm nặng và bệnh liên cầu khuẩn.
Điều này bao gồm trẻ em có nhiều ổ nhiễm trùng khác nhau, mắc các bệnh truyền nhiễm và bệnh cơ thể mãn tính, bao gồm hồ sơ răng và da liễu. Nhóm nguy cơ bao gồm trẻ em bị thiếu vitamin, đặc biệt là nếu cơ thể thiếu vitamin C và D. Như một số nghiên cứu và trường hợp lâm sàng cho thấy, tình trạng thiếu vitamin D thường liên quan đến sự phát triển của các bệnh truyền nhiễm ở trẻ em với mức độ nghiêm trọng và vị trí khác nhau. Cũng cần lưu ý rằng khi thiếu vitamin này, các bệnh sẽ nghiêm trọng hơn nhiều và kéo theo nhiều biến chứng. [ 5 ], [ 6 ], [ 7 ]
Ngoài ra, các yếu tố nguy cơ bao gồm liệu pháp kháng sinh, dùng một số loại thuốc có tác dụng độc hại nghiêm trọng đối với cơ thể (thuốc chống ký sinh trùng, thuốc chống nấm, hóa trị, điều trị chống lao). Thuốc giảm đau mạnh, thuốc mê, thuốc gây mê và thậm chí gây tê tại chỗ cũng có tác dụng tương tự. Trẻ em nằm viện lâu ngày do mắc nhiều bệnh khác nhau cũng có thể gây ra bệnh liên cầu khuẩn, vì nhiễm trùng bệnh viện có ở hầu hết các bệnh viện. [ 8 ] Những người sau xạ trị, hóa trị, sau thời gian nằm viện dài ngày, phẫu thuật, ghép tạng và truyền máu cũng có nguy cơ mắc bệnh.
Ngoài ra, trẻ em mắc các loại nhiễm trùng tử cung khác nhau, bị chấn thương khi sinh, trẻ em suy yếu, trẻ em nhẹ cân, cơ thể kém phát triển hoặc chưa trưởng thành về mặt chức năng, trẻ em sinh non hoặc sinh mổ cũng có nguy cơ mắc bệnh này.
Sinh bệnh học
Cơ chế bệnh sinh dựa trên sự phát triển của nhiễm trùng do vi khuẩn trên da. Tác nhân chính gây ra bệnh liên cầu khuẩn ở trẻ em là nhiễm trùng liên cầu khuẩn. Bệnh phát triển, theo quy luật, trong bối cảnh suy giảm miễn dịch, sức đề kháng và sức chịu đựng của cơ thể nói chung giảm, thiếu vitamin hoặc khoáng chất. Theo quy luật, ở giai đoạn đầu, sự xâm nhập của vi khuẩn cấp độ thấp chỉ ảnh hưởng đến các lớp bề mặt của da. Tuy nhiên, dần dần nhiễm trùng ảnh hưởng đến các lớp sâu hơn và sâu hơn của da, tương ứng, việc chữa khỏi ngày càng khó khăn. Điều đáng chú ý là thường xuyên nhất là các lớp bề mặt (biểu bì) hoặc các lớp sâu (bản thân lớp hạ bì) bị ảnh hưởng. Trong một số trường hợp hiếm hoi, lớp mỡ dưới da có liên quan đến quá trình viêm và nhiễm trùng.
Cấu trúc bề mặt của liên cầu khuẩn, bao gồm họ protein M, lớp vỏ hyaluronan và protein liên kết fibronectin, cho phép vi khuẩn bám vào, xâm chiếm và xâm nhập vào da và niêm mạc của con người [ 9 ], [ 10 ] trong nhiều điều kiện môi trường khác nhau. [ 11 ]
Bệnh liên cầu khuẩn có lây ở trẻ em không?
Người ta thường nghe câu hỏi, liệu bệnh liên cầu khuẩn có lây ở trẻ em không? Chúng ta hãy cùng tìm hiểu vấn đề này. Bệnh liên cầu khuẩn là do nhiễm trùng vi khuẩn, hay chính xác hơn là do vi khuẩn thuộc chi liên cầu khuẩn. Bất kỳ nhiễm trùng vi khuẩn nào trước tiên đều có nghĩa là có mức độ lây nhiễm nhất định, vì nó có khả năng lây lan và truyền từ người này sang người khác, bất kể người đó bị bệnh ở dạng công khai hay tiềm ẩn, hoặc chỉ đơn giản là người mang vi khuẩn. [ 12 ]
Nhưng thực tế là một đứa trẻ đã tiếp xúc với một bệnh nhân truyền nhiễm có thể mắc bệnh, trong khi một đứa trẻ khác thì không. Mọi thứ phụ thuộc vào tình trạng của hệ thống miễn dịch, cũng như khả năng mắc bệnh truyền nhiễm của cơ thể. Mỗi người có mức độ nhạy cảm riêng. Do đó, trong mọi trường hợp, bạn cần phải tiến hành từ thực tế là căn bệnh này có thể lây nhiễm. Khi một dạng cấp tính của bệnh phát triển, tốt hơn hết là nên tránh tiếp xúc với những đứa trẻ khác và ở trong khu vực cách ly. Điều này không chỉ giúp tránh lây nhiễm cho những đứa trẻ khác mà còn góp phần giúp bệnh diễn biến dễ dàng và nhanh hơn, không có bất kỳ biến chứng nào, vì sẽ không có vi khuẩn lạ nào chỉ làm trầm trọng thêm tình hình.
Bệnh liên cầu khuẩn lây truyền ở trẻ em như thế nào?
Streptoderma lây truyền theo cùng cách như một số bệnh khác có nguồn gốc từ vi khuẩn - thông qua tiếp xúc trực tiếp với bệnh nhân bị nhiễm trùng. Bệnh có thể lây truyền qua tiếp xúc, bắt tay, sử dụng chung đồ lót, bát đĩa và đồ vệ sinh. Trong một số trường hợp, với dạng bệnh đặc biệt nghiêm trọng, bệnh có thể lây truyền qua các giọt trong không khí. [ 13 ]
Nếu con bạn bị bệnh, bạn chắc chắn cần biết cách bệnh liên cầu khuẩn lây truyền ở trẻ em để tránh lây nhiễm cho trẻ khác. Đảm bảo rằng con bạn không tiếp xúc trực tiếp với trẻ khác. Dạy trẻ các quy tắc vệ sinh cơ bản: trước và sau khi đi dạo, rửa tay kỹ bằng xà phòng, xử lý da bằng cồn, thuốc nhỏ hoặc kem dưỡng có chứa cồn hoặc các chất khử trùng khác. Điều này sẽ làm giảm tình trạng nhiễm khuẩn da do vi khuẩn gây bệnh.
Điều quan trọng nữa là phải hiểu rằng sau khi trẻ đã hồi phục, trẻ vẫn là người mang vi khuẩn và khả năng lây nhiễm cho trẻ khỏe mạnh vẫn còn. Do đó, các bác sĩ khuyến cáo nên duy trì cách ly 2 tuần và không cho trẻ bị liên cầu khuẩn tiếp xúc với trẻ khác. Cần duy trì cách ly ngay cả sau khi trẻ hồi phục vì vi khuẩn vẫn còn trong cơ thể và có thể gây nguy hiểm cho trẻ khác.
Mặc dù không phải tất cả các bác sĩ đều chia sẻ quan điểm này. Một số bác sĩ tin rằng trẻ bị liên cầu khuẩn có thể giao tiếp an toàn với những trẻ khác. Và trẻ không gây nguy hiểm cho chúng. Điều này là do bệnh chỉ có thể phát triển ở trẻ có các điều kiện tiên quyết và khuynh hướng mắc bệnh này, ví dụ như khả năng miễn dịch thấp hoặc hệ vi khuẩn tự nhiên bị suy yếu với khả năng kháng khuẩn giảm. Nếu không, bản thân cơ thể sẽ chống lại bệnh nhiễm trùng và không cho phép bệnh phát triển.
Triệu chứng bệnh liên cầu khuẩn ở trẻ em
Thời gian ủ bệnh liên cầu khuẩn ở trẻ em được xác định bởi nhiều yếu tố. Trung bình là từ 1 đến 10 ngày. Do đó, nếu khả năng miễn dịch và sức đề kháng tự nhiên của cơ thể bình thường hoặc ở mức cao, bệnh có thể phát triển sau 7-10 ngày, thậm chí lâu hơn sau khi tiếp xúc với người bị bệnh liên cầu khuẩn.
Thường có những trường hợp hệ thống miễn dịch ức chế nhiễm trùng và không cho phép nó phát triển. Trong những trường hợp như vậy, bệnh không phát triển chút nào. Với khả năng miễn dịch yếu, khả năng mắc bệnh cao, bệnh có thể phát triển nhanh hơn nhiều. Có những trường hợp được biết đến trong đó thời gian ủ bệnh liên cầu khuẩn ở trẻ em thường bị bệnh là 1-2 ngày (bệnh phát triển nhanh chóng, gần như ngay lập tức sau khi tiếp xúc với nhiễm trùng).
Triệu chứng chính là sự phát triển của quá trình viêm mủ trên bề mặt da. Ban đầu có thể là tình trạng đỏ nhẹ, kích ứng, dần dần phát triển thành vùng đỏ, ướt (viêm). Không thể chạm vào vùng này do đau tăng. Quá trình này thường đi kèm với tình trạng tăng nhiệt độ cơ thể, phát triển phản ứng tại chỗ dưới dạng ngứa, đỏ, hình thành áp xe hoặc chèn ép. Có thể hình thành các mụn nước riêng biệt chứa đầy mủ (thành phần bao gồm vi khuẩn, tế bào da chết, bạch cầu và tế bào lympho, các tế bào máu khác đã di chuyển đến vị trí viêm).
Ở dạng tiến triển hơn (mãn tính), chúng phát triển thành các vết loét rỉ nước, không lành, đặc trưng bởi tình trạng đau tăng lên. Có xu hướng chảy máu, không lành kéo dài, phát triển tiến triển. Ngày càng có nhiều vùng da mới có thể liên quan đến các ổ viêm. Thường thì các vết loét hợp nhất với nhau. Ở dưới cùng của vết loét, có thể quan sát thấy các vùng có mủ và hoại tử chứa đầy các khối mủ. Các vùng hạt hình thành ở hai bên. Theo quy luật, các vết loét như vậy nổi lên trên bề mặt da khỏe mạnh, xuất hiện các dấu hiệu thâm nhiễm.
Những dấu hiệu đầu tiên cho thấy bệnh liên cầu khuẩn bắt đầu ở trẻ em
Nếu trẻ em tiếp xúc với bệnh nhân bị nhiễm trùng, trẻ có thể bị bệnh liên cầu khuẩn trong thời gian ủ bệnh. Do đó, điều bắt buộc là phải tìm hiểu về cách bệnh liên cầu khuẩn bắt đầu ở trẻ em. Các dấu hiệu đầu tiên cần được theo dõi cẩn thận, vì sự thành công của việc điều trị bệnh tiếp theo phụ thuộc vào việc phát hiện sớm như thế nào. Không có gì bí mật rằng sự thành công của bất kỳ phương pháp điều trị nào đều phụ thuộc vào việc điều trị kịp thời.
Nếu trẻ đã tiếp xúc với người bệnh, bạn cần phải điều trị cho trẻ cẩn thận hơn nhiều. Cần phải kiểm tra cơ thể hàng ngày để phát hiện những dấu hiệu đầu tiên của tổn thương da do nhiễm trùng do vi khuẩn. Do đó, liên cầu khuẩn thường ảnh hưởng chủ yếu đến các lớp nông, vì vậy các phản ứng đầu tiên sẽ liên quan đến các lớp nông. Lúc đầu, mẩn đỏ xuất hiện, có thể ngứa nhiều hoặc không ngứa. Nhưng sau đó phát triển thành áp xe nhỏ hoặc loét. [ 14 ]
Mủ phát triển, và phản ứng tiết dịch thanh dịch tăng lên. Khu vực xung quanh vùng bị ảnh hưởng trở nên chặt chẽ, viêm và đau. Thường phát triển phù nề nghiêm trọng. Một mụn nước mềm (phlyctena) có thể hình thành trên bề mặt. Vỡ mụn nước này, theo quy luật, kéo theo sự hình thành các ổ viêm mới.
Nhiệt độ ở trẻ em bị viêm da liên cầu khuẩn
Ở trẻ em bị liên cầu khuẩn, nhiệt độ có thể tăng, vì liên cầu khuẩn là một bệnh truyền nhiễm do vi khuẩn gây ra. Nhiệt độ lên đến 37,2 (nhiệt độ dưới sốt) thường chỉ ra sự hiện diện của nhiễm trùng trong cơ thể, cũng như thực tế là cơ thể đã kích hoạt tất cả các nguồn lực để chống lại nhiễm trùng. Điều này chỉ ra rằng hệ thống miễn dịch, hệ thống kháng thể không đặc hiệu, đang hoạt động và cung cấp khả năng bảo vệ đáng tin cậy chống lại sự tiến triển của nhiễm trùng. Trong một số trường hợp, nhiệt độ dưới sốt có thể là dấu hiệu của các quá trình tái tạo (phục hồi) trong cơ thể. Theo quy định, ở nhiệt độ như vậy, không cần hành động gì, nhưng bạn cần theo dõi cẩn thận trẻ và theo dõi biểu đồ nhiệt độ - đo nhiệt độ ít nhất 2 lần một ngày, cùng một lúc và ghi lại các chỉ số trên một tờ nhiệt độ đặc biệt. Điều này có thể rất hữu ích và cung cấp nhiều thông tin cho bác sĩ điều trị, nó sẽ cho phép bạn theo dõi tình trạng của trẻ trong động lực học. Nhưng điều này không loại trừ nhu cầu tham khảo ý kiến bác sĩ. [ 15 ]
Nếu nhiệt độ tăng trên 37,2 (nhiệt độ sốt), thì đây thường là lý do đáng lo ngại. Điều này có nghĩa là cơ thể đang trong trạng thái căng thẳng và không có đủ nguồn lực để chống lại nhiễm trùng. Trong trường hợp này, bạn cần cho trẻ uống thuốc hạ sốt như liệu pháp điều trị triệu chứng. Tốt hơn là nên cho trẻ uống các loại thuốc đơn giản có tác dụng như thành phần hoạt chất - analgin, aspirin, paracetamol. Tốt hơn là nên loại trừ các loại sữa công thức, hỗn dịch và các loại thuốc hạ sốt khác cho trẻ em, vì chúng có thể gây ra các phản ứng phụ bổ sung khi trẻ vào cơ thể căng thẳng và điều này, đến lượt nó, có thể làm trầm trọng thêm tình trạng, gây ra sự tiến triển và lây lan của bệnh liên cầu khuẩn.
Nếu nhiệt độ của trẻ tăng trên 38 độ, cần phải thực hiện các biện pháp khẩn cấp để hạ nhiệt độ. Bất kỳ loại thuốc hạ sốt nào cũng có tác dụng. Chúng cũng có thể được kết hợp với các loại thuốc chống viêm cổ điển. Không nên để nhiệt độ của trẻ tăng trên 38 độ, vì trên nhiệt độ này, ở trẻ em, không giống như người lớn, quá trình biến tính protein máu đã bắt đầu. Cũng cần lưu ý rằng ở nhiệt độ trên 38 độ, trầm trọng hơn do nhiễm trùng do vi khuẩn, có thể cần phải chăm sóc y tế khẩn cấp. Nếu tình trạng của trẻ trở nên tồi tệ hơn, bạn không thể trì hoãn việc gọi xe cứu thương. Nếu nhiệt độ không giảm trong vòng 3 ngày, có thể cần phải nhập viện. Bất kỳ trường hợp nào nhiệt độ tăng nhẹ ở trẻ em trên nền bệnh liên cầu khuẩn phải được báo ngay cho bác sĩ điều trị.
Bệnh liên cầu khuẩn ở trẻ sơ sinh
Sự xuất hiện các dấu hiệu của bệnh liên cầu khuẩn ở trẻ sơ sinh khá nguy hiểm, vì liên cầu khuẩn là một bệnh do vi khuẩn. Ở trẻ sơ sinh, hệ vi sinh vật tự nhiên chưa được hình thành. Ở trẻ sơ sinh, sức đề kháng của niêm mạc và da hoàn toàn không có, và khả năng miễn dịch cũng chưa được hình thành. Đến ba tuổi, hệ vi khuẩn và khả năng miễn dịch của trẻ giống hệt với khả năng miễn dịch và hệ vi khuẩn của mẹ. Hệ vi khuẩn của riêng trẻ chưa có, đang ở giai đoạn hình thành, vì vậy cơ thể dễ bị tổn thương và dễ mắc bất kỳ loại nhiễm trùng nào, bao gồm cả liên cầu khuẩn. [ 16 ]
Một đặc điểm đặc trưng của bệnh liên cầu khuẩn ở trẻ sơ sinh là bệnh rất nặng, thường kèm theo sốt, tiến triển nhanh, ảnh hưởng đến ngày càng nhiều vùng da. Trong một số trường hợp, nhiễm trùng liên cầu khuẩn cũng có thể ảnh hưởng đến niêm mạc. Nhiễm trùng nấm thường tham gia, làm tình hình trở nên tồi tệ hơn và làm trầm trọng thêm tình trạng của trẻ. Bệnh liên cầu khuẩn ở trẻ em có thể gây ra chứng loạn khuẩn đường ruột như một biến chứng, dẫn đến các rối loạn tiêu hóa và phân nghiêm trọng. Bệnh có đặc điểm là có xu hướng trở thành mãn tính và tái phát.
Khi những dấu hiệu đầu tiên của bệnh xuất hiện, bạn cần phải đi khám bác sĩ càng sớm càng tốt và thực hiện điều trị thích hợp ngay từ những ngày đầu. Nếu có biến chứng hoặc bệnh tiến triển, có thể phải nhập viện. Nghiêm cấm tự ý dùng thuốc, mọi cuộc hẹn đều phải do bác sĩ thực hiện.

