
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
Viêm xương sụn mổ xẻ.
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 04.07.2025
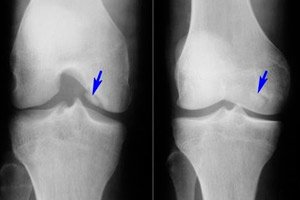
Trong số nhiều bệnh khác nhau của hệ thống cơ xương, viêm xương sụn bóc tách là tương đối hiếm - một bệnh là dạng hoại tử vô trùng giới hạn của mảng xương dưới sụn. Bệnh lý này được đặc trưng bởi sự tách rời của một thành phần sụn nhỏ khỏi xương và sự dịch chuyển của nó vào khoang khớp.
Viêm xương sụn bóc tách lần đầu tiên được mô tả vào thế kỷ 19 bởi Tiến sĩ Paget, một bác sĩ phẫu thuật và nhà nghiên cứu bệnh học người Anh. Vào thời điểm đó, căn bệnh này được gọi là "hoại tử tiềm ẩn". Bệnh học này có tên hiện tại là viêm xương sụn bóc tách muộn hơn một chút, vào cuối thế kỷ 19: thuật ngữ này được giới thiệu bởi bác sĩ phẫu thuật người Đức Franz Koenig.
Bệnh thường ảnh hưởng nhất đến khớp gối, nhưng cũng có thể phát triển ở các khớp khác, bất kể kích thước của chúng. [ 1 ]
Dịch tễ học
Viêm xương sụn bóc tách chỉ xảy ra ở 1% các trường hợp bệnh khớp. Bệnh lý này thường được chẩn đoán ở nam giới trẻ tuổi (chủ yếu là vận động viên), nhưng cũng có thể xảy ra ở trẻ em. Tỷ lệ nam giới và nữ giới bị ảnh hưởng là 2:1. Ở khoảng một phần tư bệnh nhân, bệnh này xảy ra ở cả hai bên.
Viêm xương sụn hoại tử ảnh hưởng đến lồi cầu trong của xương đùi trong 85% trường hợp, dẫn đến bệnh Koenig. Trong 10% trường hợp, lồi cầu ngoài bị ảnh hưởng và trong 5%, xương bánh chè (bệnh Leuven phát triển). [ 2 ]
Tỷ lệ mắc bệnh lý chung là 15-30 ca trên một trăm nghìn dân. [ 3 ] Độ tuổi trung bình của những người bị ảnh hưởng là 10-20 tuổi. [ 4 ]
Ở trẻ em, bệnh lý tiến triển thuận lợi hơn: phục hồi nhờ liệu pháp dùng thuốc. Bệnh nhân trưởng thành thường cần can thiệp phẫu thuật.
Nguyên nhân phẫu tích viêm xương sụn
Nguyên nhân phổ biến nhất của viêm xương sụn hoại tử là chấn thương, thương tích, chèn ép quá mức. Với những tác động này, nguồn cung cấp máu cho các mô bên trong khớp bị suy giảm (thiếu máu cục bộ). Các quá trình như vậy, đến lượt nó, gây ra hoại tử dần dần của mảnh xương, cuối cùng sẽ tách ra.
Nguyên nhân chính xác của bệnh vẫn chưa được biết rõ. Các chuyên gia tin rằng bệnh lý này là kết quả của nhiều yếu tố cùng một lúc. Do đó, nguyên nhân có khả năng nhất là chấn thương, tổn thương trực tiếp hoặc gián tiếp đến khớp. Các yếu tố bổ sung có thể bao gồm:
- khuynh hướng di truyền;
- bệnh di truyền;
- đặc điểm giải phẫu riêng biệt;
- rối loạn chuyển hóa;
- sự trưởng thành bất thường của hệ thống xương.
Viêm xương sụn bóc tách hiện tại có thể trầm trọng hơn do tải trọng khớp tiếp theo. Đặc biệt, những người tích cực tham gia các môn thể thao như bóng rổ hoặc bóng đá, quần vợt, cử tạ, biathlon, đẩy tạ, thể dục dụng cụ hoặc đấu vật là những người bị bệnh lý này nhiều nhất. Nhóm nguy cơ cũng bao gồm những người có hoạt động nghề nghiệp liên quan đến việc thực hiện liên tục cùng một loại chuyển động lặp đi lặp lại có tác động quá mức đến chức năng khớp. [ 5 ]
Các yếu tố rủi ro
Nguồn gốc của bệnh hoại tử xương sụn hiện vẫn chưa được hiểu rõ. Trong số các yếu tố góp phần vào sự xuất hiện và phát triển của bệnh, có thể phân biệt các yếu tố sau:
- các quá trình hoại tử cục bộ ở mảng xương dưới sụn;
- chấn thương khớp tái phát, bao gồm cả chấn thương ngoại sinh (chấn thương dập) và nội sinh (hội chứng chèn ép, phát triển khi khớp xoay vào trong, cũng như trật khớp thường xuyên, mất ổn định khớp mãn tính, chấn thương cũ);
- sự suy yếu của quá trình cốt hóa sụn;
- bệnh nội tiết;
- yếu tố di truyền (khuyết tật về cấu trúc khớp, dị tật bẩm sinh ở lớp dưới sụn, v.v.);
- tuần hoàn máu không đủ, dinh dưỡng kém của mô xương và sụn, rối loạn thiếu máu cục bộ;
- căng thẳng thường xuyên quá mức lên khớp.
Nhiều tác giả cho rằng di truyền gia đình, thậm chí mô tả nó như một dạng loạn sản xương nhẹ có liên quan đến tình trạng thấp bé.[ 6 ],[ 7 ] Tuy nhiên, thách thức bằng chứng về di truyền gia đình, Petrie[ 8 ] đã báo cáo một cuộc kiểm tra chụp X-quang đối với những người thân cấp độ một và chỉ phát hiện ra 1,2% bị hoại tử xương sụn cấp tính.
Sinh bệnh học
Cơ chế sinh bệnh của sự phát triển của bệnh hoại tử xương sụn vẫn chưa được nghiên cứu đầy đủ cho đến nay. Có một số lý thuyết được các chuyên gia coi là lý thuyết chính. Tuy nhiên, chưa có lý thuyết nào trong số đó được xác nhận chính thức. Tuy nhiên, chúng ta hãy xem xét chúng một cách riêng biệt:
- Quá trình viêm.
Một số nhà nghiên cứu đã mô tả những thay đổi viêm trong vật liệu mô học của bệnh nhân bị hoại tử xương sụn. Phân tích vi mô chi tiết cho thấy các dấu hiệu viêm hoại tử, không đặc hiệu, vô trùng, nhưng trong một số vật liệu sinh học, những thay đổi như vậy vẫn không có. [ 9 ]
- Chấn thương cấp tính.
Các trường hợp phát triển bệnh hoại tử xương sụn đã được mô tả là hậu quả của chấn thương mãn tính hoặc cấp tính gây ra quá trình thiếu máu cục bộ với sự hình thành các thành phần sụn xương tự do.
- Chấn thương lặp đi lặp lại.
Tổn thương nhỏ lặp đi lặp lại có thể trở thành yếu tố kích thích gây ra bệnh, đặc biệt là ở trẻ em. [ 10 ], [ 11 ]
- Yếu tố di truyền.
Có bằng chứng về khuynh hướng di truyền dẫn đến sự phát triển của bệnh lý khớp. Đặc biệt, một số bệnh nhân có các đặc điểm giải phẫu góp phần gây ra vấn đề này. [ 12 ]
- Quá trình thiếu máu cục bộ.
Thuyết về sự tham gia của tình trạng thiếu máu cục bộ hoặc suy giảm dinh dưỡng mạch máu ở vùng bị ảnh hưởng đã tồn tại từ lâu. Nhiều trường hợp chỉ ra sự thiếu hụt của mạng lưới mạch máu, phân nhánh động mạch yếu ở vùng bệnh lý. [ 13 ], [ 14 ]
Hiện nay, viêm xương sụn bóc tách được coi là tổn thương mắc phải của xương dưới sụn, đặc trưng bởi các mức độ tái hấp thu và cô lập mô xương khác nhau, có thể liên quan đến sụn khớp do bong ra, không liên quan đến gãy xương sụn cấp tính của sụn bình thường. [ 15 ]
Triệu chứng phẫu tích viêm xương sụn
Các triệu chứng lâm sàng của viêm xương sụn bóc tách không đặc hiệu và có thể khác nhau ở những bệnh nhân khác nhau. Trẻ em và thanh thiếu niên thường phàn nàn về cơn đau lan tỏa ở khớp bị ảnh hưởng: không liên tục, đôi khi không liên tục, cấp tính, kèm theo tình trạng chặn chuyển động ở khớp và sưng khớp.
Trong trường hợp mất ổn định của phần tử tách rời, có thể quan sát thấy mất ổn định, chặn và kêu lạo xạo. Trong quá trình kiểm tra, có thể thấy giới hạn tải trọng trên khớp bị ảnh hưởng. Sờ nắn kèm theo đau. Một căn bệnh lâu dài có thể biểu hiện ở những thay đổi teo cơ dẫn đầu.
Các dấu hiệu đầu tiên của bệnh hoại tử xương sụn ở người lớn và trẻ em thực tế là giống nhau: thường là đau nhức nhẹ hoặc khó chịu, tăng lên khi vận động và tải trọng khớp. Khi bệnh tiến triển, hội chứng đau tăng lên, khớp bị sưng và xuất hiện đau khi sờ nắn.
Sau khi mảnh hoại tử bong ra, các khiếu nại về tiếng kêu lạo xạo thường xuyên và xuất hiện tình trạng "kẹt" vận động, được giải thích là do xuất hiện vật cản trong quá trình chuyển động của bề mặt khớp. Có thể xảy ra tình trạng tắc nghẽn - cái gọi là "kẹt" khớp, biểu hiện là đau cấp tính và không thể thực hiện chuyển động theo ý muốn.
Bệnh lý có thể phát triển và trở nên tồi tệ hơn trong nhiều năm – 2, 3 và đôi khi là mười năm hoặc lâu hơn. Các triệu chứng chính có thể là:
- đau (đau nhói hoặc nhói); 80% bệnh nhân thường bị đau nhẹ trong trung bình 14 tháng và đau cách hồi nhẹ hoặc nhẹ sau khi hoạt động thể chất [ 16 ]
- phù nề;
- tiếng động cơ kêu rắc rắc;
- hạn chế khả năng vận động;
- khóa khớp;
- tăng tình trạng khập khiễng (gây tổn thương các khớp ở chi dưới);
- quá trình teo cơ.
Viêm xương sụn bóc tách ở trẻ em
Nguyên nhân gây ra bệnh hoại tử xương sụn ở trẻ em cũng chưa rõ ràng. Tuy nhiên, tiên lượng ở trẻ nhỏ lạc quan hơn ở người lớn.
Bệnh thường được ghi nhận ở trẻ trai từ 10-15 tuổi, nhưng bệnh cũng có thể ảnh hưởng đến trẻ em từ 5-9 tuổi. Trong hầu hết các trường hợp, rối loạn sẽ giảm dần khi trẻ lớn lên.
Các triệu chứng chính của vấn đề ở trẻ em:
- đau không rõ nguyên nhân (thường ở đầu gối), đau tăng lên khi hoạt động thể chất;
- sưng và tắc nghẽn ở khớp.
Những triệu chứng này cần được chẩn đoán khẩn cấp – đặc biệt là chụp X-quang, MRI, CT.
Quá trình thuận lợi của bệnh hoại tử xương sụn không phải là lý do để không tiến hành điều trị. Để bắt đầu, bác sĩ khuyên bệnh nhân loại trừ hoàn toàn hoạt động thể chất ở chi bị ảnh hưởng. Nếu bệnh ảnh hưởng đến chi dưới, trẻ sẽ được kê đơn nạng, trẻ sẽ đi bộ trong nhiều tháng (thường là đến sáu tháng). Vật lý trị liệu và liệu pháp tập thể dục cũng được bao gồm.
Nếu không có sự cải thiện trong thời gian quy định thì chỉ trong trường hợp này mới được chỉ định can thiệp phẫu thuật:
- phẫu thuật ghép sụn khảm nội soi;
- tái tạo mạch máu thủng xương.
Giai đoạn
Dựa trên thông tin thu được trong quá trình chụp X-quang, các giai đoạn sau của quá trình bệnh lý trong bệnh hoại tử xương sụn được xác định:
- Hình thành ổ hoại tử.
- Giai đoạn không hồi phục của sự giới hạn vùng hoại tử, sự tách rời.
- Sự phân tách không hoàn toàn của phần tử bị giới hạn bởi hoại tử.
- Sự tách biệt hoàn toàn của thành phần xương-sụn.
Ngoài cách phân loại trên, các giai đoạn được phân biệt tùy thuộc vào hình ảnh nội soi của bệnh viêm xương sụn bóc tách:
- Sự nguyên vẹn của sụn trong; phát hiện thấy mềm và sưng khi sờ nắn.
- Sụn bị tách ra và rách dọc theo vùng ngoại vi của ổ hoại tử.
- Phần tử bị hoại tử bị tách ra một phần.
- Một hố lõm hình thành ở vùng bị ảnh hưởng và có các thành phần tự do bên trong khớp.
Bệnh Koenig được chia thành các giai đoạn sau:
- Sụn mềm đi mà không làm tổn hại đến tính toàn vẹn của nó.
- Một phần sụn được tách ra, ghi nhận sự ổn định.
- Sụn bị hoại tử và tính liên tục bị gián đoạn.
- Một phần tử tự do được hình thành, nằm tại chỗ hoặc phía sau chỗ khuyết đã hình thành.
Các hình thức
Bệnh lý của viêm xương sụn bóc tách được chia thành ở người lớn và ở trẻ em (phát triển ở trẻ em và thanh thiếu niên).
Phân loại theo vị trí của quá trình bệnh lý:
- Viêm xương sụn bóc tách khớp gối là tình trạng hoại tử vô khuẩn giới hạn dưới sụn của bề mặt xương khớp. Tỷ lệ mắc bệnh là 18-30 ca trên một trăm nghìn bệnh nhân. Vùng sụn chịu tải chủ yếu bị ảnh hưởng, đó là đoạn bên của lồi cầu trong xương đùi, gần khía liên lồi cầu (lồi cầu trong hoặc ngoài, xương bánh chè). Viêm xương sụn bóc tách xương bánh chè có tiên lượng bất lợi nhất, vì khó điều trị. Viêm xương sụn bóc tách xương bánh chè còn được gọi là bệnh Koenig. [ 17 ], [ 18 ]
- Viêm xương sụn tách rời xương cổ chân xảy ra ở trẻ em từ 9-16 tuổi và là bệnh lý xương sụn của xương cổ chân, với hoại tử vô khuẩn và tổn thương sụn khớp. Tên gọi khác của bệnh lý này là bệnh Diaz hoặc viêm xương sụn tách rời xương mắt cá chân. Nguyên nhân gây bệnh chưa được biết rõ. Nếu không điều trị, các khiếm khuyết lớn của sụn khớp sẽ hình thành. [ 19 ]
- Viêm xương sụn bóc tách khớp vai là tổn thương ở đầu lồi cầu xương cánh tay ở phần trung tâm hoặc trước bên. Bệnh này hiếm gặp, chủ yếu gặp ở thanh thiếu niên; còn gọi là bệnh Panner. Thậm chí còn hiếm gặp hơn là các trường hợp tổn thương ở đầu xương quay, mỏm khuỷu và hố. [ 20 ]
- Viêm xương sụn tách rời khớp háng ảnh hưởng đến đầu xương đùi. Bệnh có thể có biểu hiện lâm sàng và X quang tối thiểu trong một thời gian dài, nhưng theo thời gian, những thay đổi về cấu hình của bề mặt khớp trở nên rõ rệt, các chuyển động trong khớp trở nên đau đớn hoặc bị chặn. Thông thường, bệnh lý bắt đầu phát triển ở trẻ em.
Các biến chứng và hậu quả
Biến chứng bất lợi nhất của bệnh viêm xương sụn bóc tách được coi là sự phát triển của chứng biến dạng khớp với tình trạng tắc nghẽn vận động của khớp và phá vỡ trục của chi bị ảnh hưởng.
Thành phần cơ học và sinh học bị thay đổi do hoại tử vô khuẩn của phiến xương và sự xuất hiện của các thành phần tự do trong khớp dẫn đến sự hình thành tình trạng thoái hóa khớp gây tổn thương sụn trong. Biến chứng này là điển hình của viêm xương sụn tách rời khớp gối, xương đùi và xương chày. Các dấu hiệu đầu tiên của quá trình bệnh lý trở nên trầm trọng hơn: đau tăng, khập khiễng (đặc biệt là khi đi xuống cầu thang). Các khớp bị tắc nghẽn và cảm giác có dị vật bên trong khớp xảy ra.
Sự tiến triển của bệnh lý dẫn tới những hậu quả sau:
- sự phát triển của co cứng và xuất hiện tiếng kêu lạo xạo;
- độ cong của đường viền khớp do rối loạn mô xương và mất sụn, cũng như teo cơ;
- hẹp khe khớp;
- sự xuất hiện của các khối xương dọc theo các cạnh của khe hở.
Ở giai đoạn sau của bệnh, bệnh nhân mất khả năng duỗi thẳng hoàn toàn chi ở khớp bị ảnh hưởng và kết quả là chi (đặc biệt là chi dưới) bị biến dạng. Về mặt X quang, biến dạng và xơ cứng bề mặt khớp, hoại tử dưới sụn, hẹp đáng kể không gian khớp, tăng trưởng xương rộng và các mảnh tự do trong khớp được ghi nhận.
Chẩn đoán phẫu tích viêm xương sụn
Các biện pháp chẩn đoán bắt đầu bằng việc hỏi và kiểm tra bệnh nhân. Viêm xương sụn bóc tách được đặc trưng bởi các khiếu nại về đau, chặn ở khớp, kêu lạo xạo và kêu lách cách, phạm vi chuyển động hạn chế. Bệnh nhân có thể chỉ ra các bệnh lý loạn dưỡng chuyển hóa trước đó, chấn thương, dùng thuốc nội khớp.
Trong quá trình khám, bác sĩ ghi chú:
- chặn khớp hoặc hạn chế nghiêm trọng khả năng vận động;
- tiếng lách cách, tiếng kêu cót két.
Đau khớp và biến dạng được phát hiện bằng cách sờ nắn.
Các xét nghiệm trong phòng thí nghiệm được chỉ định như một phần của quá trình kiểm tra tổng quát và phân biệt cơ thể:
- xét nghiệm máu lâm sàng tổng quát để xác định công thức bạch cầu;
- xác định ESR;
- chất tạo tơ huyết;
- thuốc chống liên cầu khuẩn O;
- nồng độ axit uric huyết thanh;
- Protein C phản ứng (phương pháp định lượng);
- yếu tố dạng thấp;
- yếu tố kháng nhân trên tế bào HEp-2;
- mức độ kháng thể đối với kháng nguyên hạt nhân có thể chiết xuất.
Chẩn đoán trong phòng thí nghiệm là cần thiết để loại trừ bệnh viêm khớp, bệnh tự miễn hệ thống, viêm khớp dạng thấp, hội chứng Sjogren, v.v.
Chẩn đoán bằng dụng cụ được thể hiện trước hết bằng chụp cộng hưởng từ. Thực nghiệm đã chứng minh rằng MRI là phương pháp được ưa chuộng nhất để chẩn đoán hoại tử xương sụn, vì nó cho phép đánh giá kích thước của tổn thương và tình trạng của sụn và mảng dưới sụn, xác định mức độ phù tủy xương (tăng cường độ tín hiệu), phát hiện thành phần tự do trong khớp và theo dõi động lực của quá trình bệnh lý. Ngoài ra, MRI giúp kiểm tra tình trạng của các cấu trúc khớp khác: sụn chêm, dây chằng, nếp gấp hoạt dịch, v.v. [ 21 ]
Chẩn đoán siêu âm và các phương pháp kiểm tra khác không cung cấp thông tin đầy đủ về bệnh. Chụp X-quang thông thường và chụp cắt lớp vi tính không cung cấp thông tin trong giai đoạn đầu của viêm xương sụn hoại tử (2-4 tuần). Các phương pháp này chỉ có thể được sử dụng để làm rõ một số điểm sau khi chụp MRI.
Chẩn đoán phân biệt
Bệnh lý học |
Sự khác biệt chính từ bệnh hoại tử xương sụn |
Viêm xương khớp biến dạng |
Gai xương và các vùng xương hóa của dây chằng thường xuất hiện như các thành phần tự do trong khớp. Tuy nhiên, chúng thường có hình dạng không đều và có các cạnh sắc. Ngoài ra, không có khuyết tật lồi cầu. |
Bệnh u sụn |
Không có hố đặc trưng nào ở đầu xương chày hoặc xương đùi. Các thể sụn có hình hạt đậu, số lượng của chúng đạt tới hoặc thậm chí vượt quá 10. |
Viêm mô liên kết (bệnh Hoffa) |
Có sự thay đổi về cấu trúc ở thể lipid dưới xương bánh chè hoặc trên xương bánh chè, bị nén chặt và có thể gây ra các dấu hiệu thắt nghẹt. Phương pháp chụp X-quang và cộng hưởng từ cho phép chẩn đoán phân biệt. |
Gãy xương trong khớp |
Phần tử tách rời trong khớp có nguồn gốc chấn thương có hình dạng không đều, đường viền không đồng đều. Không có hố lõm đặc trưng. |
Hiểu sai mà không có bệnh lý khớp |
Trong một số trường hợp, các chuyên gia thiếu kinh nghiệm nhầm xương vừng của gân cơ gastrocnemius với một mảnh tách rời trong khớp. Hố đặc trưng của lồi cầu ngoài xương đùi đôi khi bị nhầm với khoang dưới sụn, một trong những biến thể của cấu trúc giải phẫu bình thường của khớp. |
Điều trị phẫu tích viêm xương sụn
Điều trị nhằm mục đích cải thiện dinh dưỡng của các thành phần xương-sụn và cố định các phần bị tách rời. Nội soi khớp được sử dụng để hình dung vị trí và mức độ tổn thương và xác định mức độ bong ra. Nếu hiệu quả của phương pháp điều trị bảo tồn ban đầu bị nghi ngờ, can thiệp phẫu thuật được chỉ định.
Viêm xương sụn bóc tách, đi kèm với các triệu chứng đặc trưng nhưng không có sự đứt gãy rõ ràng của thành phần xương-sụn, được điều trị bằng phương pháp đục xương sụn, sử dụng dây Kirschner.
Điều trị bảo tồn chỉ áp dụng trong giai đoạn đầu của bệnh hoại tử xương sụn. Điều trị vật lý trị liệu được thực hiện trên cơ sở giảm tải cho khớp bị ảnh hưởng trong tối đa một năm rưỡi. Trong thời gian này, bệnh nhân bị cấm hoàn toàn chơi thể thao. Bệnh nhân sử dụng nạng để đi bộ, loại trừ tải trọng lên chi bị ảnh hưởng. Sau khi cơn đau thuyên giảm, các bài tập trị liệu được chỉ định, bao gồm các bài tập không tăng cường sức mạnh, để ngăn ngừa teo cơ. [ 22 ]
Các loại thuốc
Nếu phát hiện quá trình viêm trong khớp, liệu pháp kháng sinh được kê đơn. Những loại có khả năng nhất là Cefazolien hoặc Gentamicin. Vancomycin phù hợp khi phát hiện Staphylococcus aureus kháng Methicillin.
Thuốc chống viêm không steroid được sử dụng để giảm đau. Nếu bệnh nhân có chống chỉ định dùng thuốc này (loét, chảy máu dạ dày), thì Paracetamol trở thành thuốc được lựa chọn. Trong trường hợp đau dữ dội, thuốc giảm đau opioid có thể được chỉ định.
Thuốc kháng sinh |
|
Cefazolin |
Liều dùng trung bình hàng ngày là 1-4 g, dưới dạng tiêm tĩnh mạch hoặc tiêm bắp. Thuốc không được sử dụng trong trường hợp quá mẫn với kháng sinh cephalosporin và beta-lactam. |
Gentamycin |
Liều dùng hàng ngày chuẩn của thuốc là 3 mg/kg cân nặng tiêm bắp hoặc tiêm tĩnh mạch trong 2-3 lần tiêm. Thời gian điều trị là 7 ngày. Thuốc có độc tính với tai. |
Vancomycin |
Được kê đơn riêng lẻ, có tính đến các chỉ định điều trị. Được tiêm tĩnh mạch bằng cách nhỏ giọt. Tiêm nhanh có thể gây ra một số tác dụng phụ, bao gồm sốc phản vệ, khó thở, suy tim. |
Thuốc giảm đau opioid |
|
Thuốc Tramadol |
Liều duy nhất của thuốc (tiêm tĩnh mạch hoặc uống) là 50-100 mg. Liều tối đa có thể dùng hàng ngày của thuốc là 400 mg. Thời gian điều trị là 1-3 ngày. |
Trimeperidin |
Thuốc được tiêm bắp, tiêm tĩnh mạch dưới dạng dung dịch 1%, liều lượng 1 ml/ngày. Thời gian sử dụng là 1-3 ngày. |
Thuốc chống viêm không steroid |
|
Thuốc Ketoprofen |
Uống 200-300 mg/ngày chia 2-3 lần, hoặc tiêm bắp 100 mg/lần x 1-2 lần/ngày. Tác dụng phụ có thể gặp: khó tiêu, viêm dạ dày, phát ban da. |
Thuốc Ketorolac |
Liều duy nhất của thuốc là 10 mg. Liều tối đa hàng ngày là 40 mg. Thời gian của liệu trình không được quá 5 ngày. Có thể tiêm bắp hoặc tiêm tĩnh mạch với liều hiệu quả tối thiểu. Tác dụng phụ có thể xảy ra: đau bụng, tiêu chảy, viêm miệng, ứ mật, nhức đầu. |
Thuốc Paracetamol |
Được kê đơn ở mức 0,5-1 g đến 4 lần một ngày, trong 3-5 ngày. Thuốc được dung nạp tốt và hiếm khi gây ra tác dụng phụ. Ngoại trừ: dị ứng với Paracetamol. |
Điều trị vật lý trị liệu
Vật lý trị liệu thường được sử dụng nhất ở giai đoạn phục hồi chức năng sau phẫu thuật cho bệnh hoại tử xương sụn. Ưu tiên các thủ thuật sau:
- liệu pháp lạnh tại chỗ (một liệu trình điều trị bao gồm tối đa 10 thủ thuật);
- Liệu pháp UFO (thời gian thực hiện liệu trình – 10 ngày, một lần thực hiện mỗi ngày);
- liệu pháp từ tính (một liệu trình điều trị bao gồm từ năm đến mười buổi);
- Liệu pháp UHF (7-10 buổi);
- liệu pháp laser (hàng ngày trong 1 tuần).
Để cải thiện lưu thông máu ở khớp bị ảnh hưởng và ngăn ngừa teo cơ, các bài tập vật lý trị liệu đặc biệt được kê đơn:
- Căng cơ với cường độ tăng dần, kéo dài 6 giây, lặp lại khoảng 10 lần cho mỗi lần thực hiện.
- Lặp đi lặp lại động tác gập và duỗi các ngón tay ở chân, các bài tập rèn luyện tuần hoàn ngoại vi (hạ và nâng chân).
- Bài tập phòng ngừa cứng khớp (tối đa 14 động tác cho mỗi lần thực hiện).
Có thể sử dụng liệu pháp bùn và liệu pháp nước tùy theo quyết định của bác sĩ điều trị.
Điều trị bằng thảo dược
Viêm xương sụn bóc tách ở người lớn là bệnh lý bất lợi về mặt động lực học, nếu không được điều trị có thẩm quyền có thể dẫn đến tàn tật. Do đó, các biện pháp chống lại bệnh càng sớm càng tốt.
Điều trị viêm xương sụn hoại tử cần toàn diện. Nếu bác sĩ điều trị không phản đối, có thể sử dụng một số phương pháp dân gian, đặc biệt là thuốc thảo dược.
- Nạo rễ cải ngựa, đun nóng nhẹ cho đến khi ấm, cho vào khăn và đắp lên vùng bị ảnh hưởng. Lặp lại quy trình này cách ngày.
- Chuẩn bị hỗn hợp thảo dược gồm 1 thìa lá bạch dương, cùng một lượng lá tầm ma và bồ công anh, hoa cúc vạn thọ và thân rễ cây liễu. Đổ 1 lít nước sôi vào hỗn hợp và đậy nắp trong 10 giờ. Uống nửa cốc thuốc ba lần một ngày nửa giờ trước bữa ăn. Thời gian điều trị là 8 tuần.
- Chuẩn bị hỗn hợp gồm hương thảo dại, nón hoa bia, hoa cúc La Mã và cây ban Âu với lượng bằng nhau. Sau đó lấy 2 thìa canh hỗn hợp, đổ 1 lít nước sôi, đậy nắp khoảng 10 giờ, uống nửa cốc 4 lần/ngày trước bữa ăn.
- Chuẩn bị hỗn hợp gồm 1 thìa thân cây mâm xôi, cùng một lượng lá cây elecampane và lá tầm ma, 1 thìa hương thảo dại và 1 thìa hoa cơm cháy. Thêm 0,5 lít nước sôi vào hỗn hợp và đậy nắp trong 15-20 phút. Lọc và uống 100 ml ba lần một ngày trước bữa ăn. Thời gian sử dụng: lên đến ba tháng.
- Đổ 500 ml nước sôi vào 2 thìa canh lá nam việt quất và để trong 40 phút. Uống 100-150 ml ba lần một ngày trước bữa ăn.
Xoa thuốc sắc cây elecampane vào khớp bị đau có hiệu quả tốt (50 g thân rễ pha với 150 ml rượu vodka và để ở nơi tối trong 2 tuần).
Điều trị phẫu thuật
Một số tác giả [ 23 ], [ 24 ] tin rằng điều trị bảo tồn nên là phương pháp điều trị đầu tiên cho các tổn thương ổn định ở trẻ em. Sự đồng thuận duy nhất liên quan đến phương pháp này là nếu lựa chọn phương pháp điều trị này, thời gian điều trị nên là 3 đến 6 tháng trước khi lựa chọn phương pháp điều trị phẫu thuật. [ 25 ]
Phẫu thuật thường được chỉ định cho các tổn thương ổn định và không ổn định của bệnh hoại tử xương sụn cấp tính không thể điều trị bằng phương pháp bảo tồn. [ 26 ], [ 27 ]
Sự khác biệt trong sở thích của bác sĩ phẫu thuật đối với phương pháp điều trị phẫu thuật được phản ánh trong nhiều kỹ thuật phẫu thuật. Chúng bao gồm khoan (cả ngược dòng và xuôi dòng), [ 28 ], [ 29 ] ghép xương, [ 30 ], [ 31 ] cố định, [ 32 ], [ 33 ] thủ thuật căn chỉnh, [ 34 ] và cắt lọc. [ 35 ]
Viêm xương sụn bóc tách, được phát hiện ở bệnh nhân trưởng thành, thường trở thành chỉ định can thiệp phẫu thuật. Ở giai đoạn đầu của quá trình phát triển bệnh lý, vùng chết được thay thế bằng mô mới hình thành và ở các giai đoạn tiếp theo, các mảnh tự do được loại bỏ bằng phẫu thuật cắt khớp.
Quy mô can thiệp được xác định sau khi chụp cộng hưởng từ và nội soi khớp. Theo nguyên tắc, trong khi vẫn duy trì sự tiếp xúc của phần tử tự do với mô xung quanh, mảnh xương sụn tách ra được khoan và thay thế bằng mô sống. Một sợi dây Kirschner hoặc một dùi mỏng được sử dụng để tạo đường hầm. Dây được đặt ở giữa vùng hoại tử, vuông góc với bề mặt khớp. Can thiệp được hoàn thành bằng cách cắt bỏ vùng sụn và xử lý các cạnh của nó.
Nếu tổn thương OCD bị phân mảnh hoặc không thể cố định do chất lượng sụn hoặc không khớp, thì cần cắt bỏ mảnh vỡ, loại bỏ vị trí lấy sụn và sửa chữa khuyết tật dựa trên các phát hiện của từng cá nhân.[ 36 ] Việc cắt bỏ mảnh vỡ có thể giúp giảm đau trong thời gian ngắn.[ 37 ],[ 38 ]
Nếu phần tử tự do có khả năng di chuyển rõ rệt, trước tiên nó được cố định bằng kẹp. Sau đó, phần chuyển tiếp kết nối (xương hoặc sụn) được cắt, sau đó phần tử được loại bỏ. Các kênh được khoan trong mảng dưới sụn, các cạnh được xử lý. Khớp được rửa sạch, khâu và băng vô trùng được áp dụng.
Sau khi cố định lại phần tử tự do, các nan hoa được tháo ra sau khoảng 2-2,5 tháng. Trong thời gian hậu phẫu, bệnh nhân được kê đơn thuốc kháng sinh và thuốc điều trị triệu chứng.
Một kỹ thuật mới, hiện đại của phẫu thuật thay khớp là cấy ghép tế bào sụn tự thân. Phương pháp này bao gồm nuôi cấy và cấy ghép tế bào, nhưng do chi phí cao của quy trình nên việc thực hành hiện nay bị hạn chế. [ 39 ], [ 40 ]
Hầu hết các tác giả đều báo cáo rằng thời gian lành vết thương trên phim chụp X-quang dao động từ 6 tuần đến 2 năm.
Phòng ngừa
Vì nguyên nhân gây bệnh hoại tử xương sụn chưa được hiểu đầy đủ nên vẫn chưa có biện pháp phòng ngừa cụ thể nào cho căn bệnh này. Tuy nhiên, các bác sĩ vẫn đưa ra một số khuyến cáo để phòng ngừa sự phát triển của các bệnh như vậy. Các khuyến cáo như vậy mang tính chất chính và phụ.
Phòng ngừa chính bao gồm duy trì sức khỏe chung của hệ thống cơ xương:
- chống lại tình trạng thừa cân;
- hoạt động thể chất vừa phải thường xuyên;
- phòng ngừa chấn thương, mang giày thoải mái và chất lượng cao;
- thực hiện các biện pháp tăng cường chung;
- tránh hạ thân nhiệt, điều trị kịp thời các bệnh lý trong cơ thể.
Phòng ngừa thứ cấp bao gồm ngăn ngừa sự trầm trọng hơn của tình trạng hoại tử xương sụn hiện có. Các điểm phòng ngừa chính được xem xét như sau:
- hạn chế tải trọng khớp;
- từ chối các môn thể thao như chạy, điền kinh, cử tạ, thể dục dụng cụ, bóng rổ, bóng chuyền, bóng đá;
- điều chỉnh đặc điểm nghề nghiệp, tránh đứng lâu, ngồi xổm thường xuyên, đi bộ lên xuống cầu thang thường xuyên;
- xem xét lại chế độ ăn uống, tránh đói, tránh thức ăn nhiều dầu mỡ và đơn điệu, đảm bảo cơ thể nhận được các nguyên tố vi lượng và vitamin thiết yếu.
Liệu pháp tập thể dục chỉ nên được thực hiện dưới sự giám sát của bác sĩ. Các bài tập đúng cách không nên gây gánh nặng cho hệ thống cơ xương, mà phải phục hồi sức mạnh và độ đàn hồi của khớp, tăng tốc lưu thông máu và cải thiện quá trình trao đổi chất.
Theo khuyến nghị của bác sĩ, bạn có thể thực hiện các buổi mát-xa cho các nhóm cơ khác nhau.
Dự báo
Viêm xương sụn bóc tách là một vấn đề chỉnh hình đầy thách thức vì khó xác định và điều trị, mặc dù đã có những tiến bộ mới trong lĩnh vực này.
Tiên lượng của bệnh có thể phụ thuộc vào loại điều trị được sử dụng (thuốc, phẫu thuật), vào độ trưởng thành của các vùng tăng trưởng, vào vị trí, độ ổn định và kích thước của phần tử tách ra, vào tính toàn vẹn của sụn. Ở trẻ em, kết quả của bệnh chủ yếu là thuận lợi: viêm xương sụn bóc tách đáp ứng tốt với điều trị ở trẻ em. Ở người lớn, chẩn đoán sớm bệnh lý là rất quan trọng, điều này ảnh hưởng trực tiếp đến tiên lượng lâu dài. Kết quả bất lợi nhất được quan sát thấy ở những bệnh nhân có biến chứng, cũng như bệnh lý của lồi cầu ngoài xương đùi.

