
Tất cả nội dung của iLive đều được xem xét về mặt y tế hoặc được kiểm tra thực tế để đảm bảo độ chính xác thực tế nhất có thể.
Chúng tôi có các hướng dẫn tìm nguồn cung ứng nghiêm ngặt và chỉ liên kết đến các trang web truyền thông có uy tín, các tổ chức nghiên cứu học thuật và, bất cứ khi nào có thể, các nghiên cứu đã được xem xét về mặt y tế. Lưu ý rằng các số trong ngoặc đơn ([1], [2], v.v.) là các liên kết có thể nhấp vào các nghiên cứu này.
Nếu bạn cảm thấy rằng bất kỳ nội dung nào của chúng tôi không chính xác, lỗi thời hoặc có thể nghi ngờ, vui lòng chọn nội dung đó và nhấn Ctrl + Enter.
Ung thư vú ba âm tính
Chuyên gia y tế của bài báo
Đánh giá lần cuối: 05.07.2025

Ung thư vú ba âm tính là bệnh lý có diễn biến ác tính và biến chứng đe dọa tính mạng. Chúng ta hãy xem xét các đặc điểm của loại ung thư này và tiên lượng.
Miễn dịch mô hóa học được sử dụng để xác định các thụ thể ung thư chính. Phân tích cung cấp thông tin về thụ thể estrogen (ER), độ nhạy cảm với herceptin (her2neu) và thụ thể progesterone (PR). Hầu hết các khối u đều có phản ứng tích cực với cả ba thụ thể. Nếu ung thư không nhạy cảm với herceptin (ER0, PR0, her2neu 0-1), điều này chỉ ra TNBC.
Ung thư này thuộc về một nhóm bệnh riêng biệt, vì nó được đặc trưng bởi một quá trình hung hăng so với các tổn thương ác tính khác của tuyến vú. Nó có cấu trúc mô học cụ thể (dạng giống như đáy). Ung thư biểu mô tế bào vảy và apocrine có thể được tìm thấy trong nhóm này. TNBC xảy ra ở 10-20% trong số tất cả các trường hợp ung thư. Phụ nữ dùng thuốc tránh thai đường uống, bệnh nhân có cơ địa di truyền và người Mỹ gốc Phi dễ mắc bệnh lý này.
Trong hầu hết các trường hợp, khối u được chẩn đoán ở giai đoạn tiến triển. Ung thư học biểu hiện như một quá trình viêm kéo dài. Nhiều dạng di truyền của bệnh thuộc loại này. Nó có các phân nhóm và nhóm khác nhau cho phép bạn nghiên cứu cơ chế phát triển của nó chi tiết hơn và lập kế hoạch điều trị hiệu quả. Ung thư học được đặc trưng bởi tiên lượng tiêu cực. Nhưng với liệu pháp kịp thời và không tái phát trong năm năm, tiên lượng sống sót cũng giống như các dạng tổn thương ác tính khác của tuyến vú. Nhưng trong 80% trường hợp, bệnh tái phát trong 1-2 năm đầu sau liệu pháp triệt để.
Mã ICD-10
Theo thống kê y khoa, ung thư vú ba âm tính khá phổ biến ở nước ta. Bệnh thuộc nhóm u không đồng nhất.
Để chẩn đoán bệnh lý, mã ICD 10 được sử dụng; bệnh thuộc loại tân sinh loại II.
C50 Khối u ác tính ở vú:
- C50.0 Núm vú và quầng vú.
- C50.1 Phần trung tâm của tuyến vú.
- C50.2 Góc trên trong của tuyến vú.
- C50.3 Góc dưới bên trong của tuyến vú.
- C50.4 Góc ngoài trên của tuyến vú.
- C50.5 Góc ngoài dưới của tuyến vú.
- C50.6 Phần sau nách của tuyến vú.
- C50.8 Tổn thương chồng lấn ở vú.
- C50.9 Tuyến vú, phần không xác định.
Phân loại di truyền phân tử chỉ ra bốn nhóm ung thư, mỗi nhóm có đặc tính dịch sinh lý, hình ảnh lâm sàng và tiên lượng riêng.
Nguyên nhân gây ra ung thư vú ba âm tính
Nguyên nhân gây ra các tổn thương ung thư tuyến vú có liên quan đến nhiều thay đổi khác nhau trong cơ thể. Nguyên nhân có thể do thay đổi nội tiết tố - mãn kinh (sản xuất estrogen và progesterone giảm, buồng trứng chuyển sang chế độ hoạt động thụ động), kinh nguyệt sớm hoặc rối loạn chu kỳ kinh nguyệt. Sự dư thừa hormone sinh dục tạo ra bối cảnh thuận lợi cho sự phát triển của bệnh. Mang thai, cho con bú và phá thai cũng tạo ra sự gia tăng nội tiết tố, làm tăng nguy cơ phát triển bệnh lý.
Để đánh giá rủi ro đầy đủ, các yếu tố quan trọng nhất được xem xét:
- Kinh nguyệt sớm và mãn kinh muộn
- Phụ nữ sinh con đầu lòng muộn và chưa từng sinh con
- Phụ nữ trên 50 tuổi
- Tiền sử ung thư
- Khuynh hướng di truyền
- Đột biến ở gen BRCA-1, BRCA-2 và BRCA-3
- Tăng sản bất thường của mô tuyến vú
- Sử dụng thuốc tránh thai đường uống trong thời gian dài
- Liệu pháp thay thế hormone
- Nhiều chấn thương và tổn thương ở tuyến vú
Sự hiện diện của các yếu tố trên không phải là mối đe dọa trực tiếp đối với ung thư, nhưng làm tăng đáng kể nguy cơ phát triển của nó. Nhưng sự vắng mặt của các yếu tố này không phải là sự đảm bảo cho sức khỏe hoàn toàn. Đừng quên rằng các tổn thương lành tính khác nhau của vú (bệnh xơ nang vú, u nhú trong ống dẫn, xơ tuyến vú) tạo ra một bối cảnh thuận lợi cho sự phát triển của khối u. Béo phì về mặt thể chất và chiếu xạ ngực bằng các bệnh khác (ung thư phổi, tổn thương hệ thống bạch huyết) làm tăng nguy cơ mắc bệnh.
Sinh bệnh học
Cơ chế phát triển của ung thư vú ba âm tính phần lớn phụ thuộc vào nguyên nhân gây ra nó. Sinh bệnh học liên quan đến sự tích tụ của các tế bào âm tính gây ra sự phát triển của khối u. Các bệnh do virus còn sót lại được coi là tác nhân kích thích chính của sự phát triển của khối u. Một tế bào virus, tức là một kháng nguyên, chứa thông tin lạ đối với cấu trúc gen của cơ thể con người. Nó gây ra phản ứng từ hệ thống miễn dịch - sản xuất kháng thể. Nếu cơ thể không thể sản xuất kháng thể và loại bỏ các tế bào có hại khỏi cơ thể, thì sự tích tụ của chúng sẽ dẫn đến sự hình thành khối u.
Trong quá trình chẩn đoán, khối u được phân loại tùy thuộc vào sự hiện diện của thụ thể HER2, estrogen và progesterone. Nếu khối u âm tính với cả ba thụ thể, thì ung thư là âm tính ba. Dạng này được coi là rất hung dữ, có nguy cơ di căn cao và tiên lượng sống sót tiêu cực.
Triệu chứng của ung thư vú ba âm tính
Biểu hiện lâm sàng của bệnh ác tính phụ thuộc vào các yếu tố gây ra bệnh và đặc điểm riêng của cơ thể bệnh nhân. Các triệu chứng của ung thư vú ba âm tính có liên quan đến cấu trúc mô học cụ thể.
Các triệu chứng của bệnh không khác gì các dạng ung thư khác. Trước hết, đó là những cảm giác đau ở ngực, xuất hiện cục u đặc, lúc đầu không đau. Khi bệnh tiến triển, núm vú sẽ co lại, chảy máu hoặc mủ, và tuyến bị biến dạng.
Hãy cùng xem xét các đặc điểm lâm sàng chính của TNBC:
- Hiếm gặp, chiếm 10-20% trong tổng số các tổn thương ác tính ở vú.
- Độ tuổi bệnh nhân: 40-60 tuổi (tiền mãn kinh, mãn kinh).
- Yếu tố di truyền.
- Xuất hiện một khối u có đặc và đặc (không đau).
- Dạng viêm hoặc viêm thâm nhiễm, dẫn đến chẩn đoán nhầm bệnh viêm vú.
- Theo cấu trúc mô học, khối u được biểu hiện bằng ung thư đáy.
- Di căn sớm, xuất hiện di căn xa và di căn khu vực.
- Tiến triển nhanh và mạnh.
- Điều trị khó khăn do độ nhạy cảm với thuốc thấp.
- Tái phát thường xuyên sau khi điều trị triệt để.
Tổ hợp triệu chứng này tạo điều kiện thuận lợi đáng kể cho quá trình chẩn đoán, cho phép điều trị bệnh lý kịp thời.
Dấu hiệu đầu tiên
Ở giai đoạn đầu phát triển, các tổn thương ung thư tuyến vú không biểu hiện theo bất kỳ cách nào. Các dấu hiệu đầu tiên bị mờ nhạt, làm phức tạp đáng kể quá trình chẩn đoán và điều trị. Có thể nghi ngờ khối u khi các triệu chứng như:
- Một sự nén chặt nhỏ có độ đặc chắc
- Sự biến dạng hình dạng núm vú
- Da tuyến dày lên do lưu thông bạch huyết bị suy yếu
- Sưng tấy
- Tiết dịch núm vú
- Vùng da phía trên vùng bị ảnh hưởng sẽ chuyển sang màu đỏ và viêm.
- Hạch nách to
Ở giai đoạn đầu, khối u di động và có kích thước nhỏ. Nhưng nó nhanh chóng tăng kích thước và trở nên đau khi sờ nắn. Sự hiện diện của tất cả các dấu hiệu này cho phép bạn nghi ngờ ung thư và tiến hành kiểm tra y tế. Điều rất quan trọng là phải phản ứng kịp thời với các triệu chứng và tìm kiếm sự trợ giúp y tế.
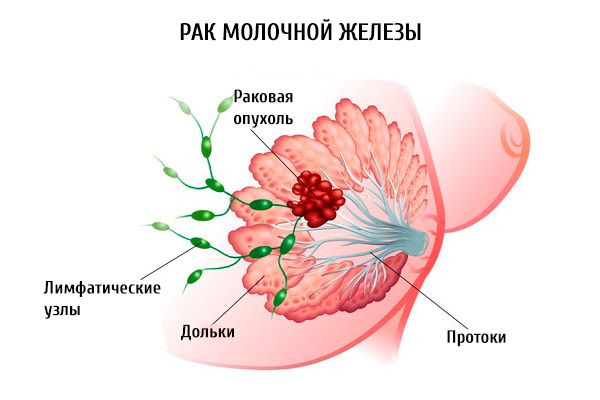
Hậu quả
Bất kỳ dạng ung thư nào, bất kể giai đoạn và vị trí, đều gây ra tác hại không thể khắc phục đối với sức khỏe. Hậu quả của bệnh rất dễ nhận thấy. Da thay đổi diện mạo, tóc rụng do hóa trị và xạ trị, hệ thần kinh bị suy yếu và kiệt sức. Điều trị ung thư bằng phẫu thuật cũng để lại tác động tiêu cực về mặt tâm lý. Liệu pháp triệt để để lại dấu ấn trên cơ thể bệnh nhân, đòi hỏi phải phẫu thuật thẩm mỹ tái tạo.
Hậu quả bao gồm một số biến chứng và tác dụng phụ có thể xảy ra trong quá trình phát triển khối u, chẩn đoán và điều trị. Các biến chứng thường gặp của ung thư vú ba âm tính bao gồm:
- Sự chèn ép và phá hủy các mô khỏe mạnh của tuyến và ống dẫn sữa do khối u phát triển.
- Một quá trình viêm mạnh làm phức tạp quá trình chẩn đoán.
- Di căn đến các cơ quan và hệ thống gần và xa.
- Lưu lượng bạch huyết bị suy giảm do cắt bỏ hạch nách cùng với vú.
- Rụng tóc, da khô và bong tróc do hóa trị.
Biến chứng
Ung thư ba âm tính có tác động bất lợi đến cơ thể bệnh nhân. Các biến chứng phụ thuộc vào loại điều trị được lựa chọn và mức độ nghiêm trọng của bệnh ung thư. Những biến chứng này có thể bao gồm chảy máu thường xuyên từ khối u và viêm các mô xung quanh. Các biến chứng cũng phát sinh khi khối u di căn. Do đó, gãy xương, viêm màng phổi kèm theo tích tụ dịch, suy thận và suy gan xảy ra ở vùng di căn.
Điều trị phẫu thuật cũng có đặc điểm là hậu quả nhất định. Đó là tình trạng viêm bề mặt sau phẫu thuật, chảy dịch bạch huyết kéo dài, sưng các chi, vết thương lâu lành. Việc không điều trị hoặc điều trị muộn hứa hẹn những biến chứng nghiêm trọng nhất dẫn đến tử vong. Nhưng ngay cả khi điều trị kịp thời, TNBC vẫn tái phát trong vòng 1-2 năm, gây ra hậu quả không thể phục hồi.
 [ 7 ]
[ 7 ]
Chẩn đoán ung thư vú ba âm tính
Phát hiện ung thư dựa trên các triệu chứng lâm sàng của bệnh. Chẩn đoán bao gồm một số phương pháp, cho phép nhận dạng bệnh một cách đáng tin cậy. Chẩn đoán cuối cùng chỉ được thực hiện sau khi kiểm tra bằng kính hiển vi và miễn dịch mô học các mô bị ảnh hưởng. Lý do của việc kiểm tra là các dấu hiệu niêm phong khác nhau và cảm giác đau ở ngực.
- Người phụ nữ được chụp nhũ ảnh, tức là chụp X-quang tuyến vú và nếu cần, siêu âm. Điều này cho phép phát hiện những thay đổi nhỏ nhất trong mô tuyến.
- Ở giai đoạn thứ hai, bệnh nhân được sinh thiết. Nghiên cứu này xác định bản chất lành tính hay ác tính của khối u.
- Một số bệnh nhân được chụp ống dẫn, là chụp X-quang bằng chất cản quang tiêm vào ống dẫn. Phương pháp này có thể phát hiện u nhú trong ống dẫn có thể phát triển thành ung thư.
Nếu kết quả của các phương pháp và triệu chứng trên cho thấy ung thư, thì các nghiên cứu bổ sung được thực hiện. Trước hết, đây là siêu âm hạch nách để phát hiện di căn, chụp X-quang và siêu âm khoang bụng và thành ngực để loại trừ di căn xa.
Xét nghiệm máu được thực hiện để tìm các dấu hiệu khối u (protein do khối u sản xuất). Đối với các tổn thương của tuyến vú, đây là Ca 15,3 với giá trị chẩn đoán giảm. Để xác định dạng ung thư ba âm tính, phân tích mô khối u để tìm thụ thể hormone được chỉ định - progesterone, estrogen, Her2neu. Để nhận biết kịp thời các bệnh lý, nên tiến hành kiểm tra định kỳ và chụp nhũ ảnh.
Kiểm tra
Chẩn đoán bất kỳ bệnh nào cũng cần xét nghiệm trong phòng thí nghiệm. Các xét nghiệm là cần thiết để xác định các dấu hiệu liên quan đến khối u trong chẩn đoán phân biệt và kiểm tra trước phẫu thuật. CA15-3, CEA, Cyfra 21-1 là các dấu hiệu xác nhận ung thư vú.
Đặc biệt chú ý đến tế bào học, được thực hiện khi có dịch tiết bệnh lý từ núm vú. Với sự trợ giúp của các xét nghiệm, có thể xác định các cấu trúc nhú trong u nhú ống dẫn và tế bào ung thư ác tính. Lấy mẫu mô để phân tích có thể được thực hiện bằng một số phương pháp, chúng ta hãy xem xét chúng:
- Sinh thiết chọc hút kim nhỏ là biện pháp chẩn đoán và điều trị đồng thời. Nó được thực hiện khi nghi ngờ có u nang và khi chỉ định chụp phổi.
- Sinh thiết Trepan – lấy mẫu mô được thực hiện bằng kim đặc biệt, cho phép thu thập thông tin mô học đầy đủ về bản chất của bệnh lý và mức độ biệt hóa. Để nghiên cứu các thành phần không sờ thấy được, quy trình được thực hiện dưới siêu âm.
- Sinh thiết phẫu thuật được thực hiện nếu các thủ thuật trên không xác nhận (loại trừ) được quá trình ác tính.
Để đánh giá toàn diện về bệnh lý, người ta sử dụng xét nghiệm ba lần. Phương pháp này là sự kết hợp giữa phương pháp xét nghiệm và phương pháp dụng cụ. Kết luận được đưa ra dựa trên tổng điểm của từng phân tích.
Loại hình kiểm tra |
Kết quả |
Điểm |
Khám lâm sàng |
Lành tính |
1 |
Nghi ngờ ung thư |
2 |
|
Ác tính |
3 |
|
Chụp nhũ ảnh |
Lành tính |
1 |
Nghi ngờ ung thư |
2 |
|
Ác tính |
3 |
|
Sinh thiết chọc hút kim nhỏ |
Lành tính |
1 |
Nghi ngờ ung thư |
2 |
|
Ác tính |
3 |
Điểm thi:
- 3-4 điểm – khối u lành tính;
- 5 điểm – những thay đổi không chắc chắn đòi hỏi chẩn đoán bổ sung;
- 6-9 điểm – tổn thương ác tính.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Chẩn đoán bằng dụng cụ
Phát hiện ung thư vú dạng cơ bản liên quan đến việc sử dụng nhiều phương pháp khác nhau. Chẩn đoán bằng dụng cụ được thực hiện với các chỉ định lâm sàng phù hợp. Chúng ta hãy xem xét các phương pháp dụng cụ chính:
- Chụp nhũ ảnh – dùng để phân biệt ung thư và các khối u. Giúp xác định những thay đổi không sờ thấy được ở mô vú. Trong trường hợp không có triệu chứng lâm sàng của ung thư, chụp nhũ ảnh được thực hiện như một nghiên cứu sàng lọc.
- Siêu âm, CT, MRI là các phương pháp hỗ trợ để phát hiện khối u nguyên phát, di căn và đánh giá tình trạng hạch bạch huyết và các cơ quan nội tạng.
Ngoài các phương pháp trên, có thể thực hiện quét đồng vị. Nghiên cứu này là cần thiết để phát hiện di căn dưới lâm sàng ở giai đoạn tiến triển của ung thư.
Chẩn đoán phân biệt
Vì ung thư vú ba âm tính có triệu chứng tương tự như các tổn thương ác tính khác nên có nhiều phương pháp khác nhau được sử dụng để phát hiện bệnh. Chẩn đoán phân biệt được thực hiện với các bệnh như:
- Rối loạn nội tiết tố – tăng mật độ, độ hạt hoặc độ thùy của mô tuyến. Các triệu chứng có tính chu kỳ, tăng cường trước kỳ kinh nguyệt.
- U xơ tuyến là khối u di động có đường viền rõ ràng. Để phân biệt với ung thư, siêu âm và sinh thiết chọc hút kim nhỏ được thực hiện.
- Áp xe dưới quầng vú là tình trạng sưng đau dưới quầng vú với tình trạng xung huyết da. Sinh thiết và kiểm tra sàng lọc được thực hiện để xác nhận chẩn đoán.
- U nang là khối u gây đau khi sờ nắn. Khi siêu âm, có thể phát hiện nhiều ổ nang.
- U nhú trong ống dẫn – đặc trưng bởi dịch tiết dồi dào từ ống dẫn. Để phân biệt, chụp ống dẫn và xét nghiệm tế bào học được thực hiện.
Ai liên lạc?
Điều trị ung thư vú ba âm tính
Để loại bỏ dạng tổn thương vú ác tính dạng cơ bản, chỉ có các phương pháp và công nghệ hiện đại được sử dụng. Điều trị ung thư vú ba âm tính dựa trên kết quả chẩn đoán. Dạng ung thư này được đưa vào một nhóm riêng, vì nó được đặc trưng bởi quá trình tiến triển hung hăng so với các loại ung thư khác. Các khối u như vậy khác nhau về cấu trúc mô học, do đó, chúng cần được điều trị cụ thể.
Rất thường xuyên, TNBC được phát hiện ở giai đoạn cuối, đi kèm với quá trình viêm nghiêm trọng. Thông thường, bệnh lý này là di truyền, có thể xảy ra ở bệnh nhân ở mọi lứa tuổi, nhưng thường gặp nhất ở những người mang đột biến gen BRCA-1 và BRCA-2.
Hãy cùng xem xét các đặc điểm của liệu pháp:
- Không có tiêu chuẩn thống nhất nào cho việc điều trị ung thư âm tính. Khối u nhạy cảm với hóa trị, được kê đơn sau khi cắt bỏ hoàn toàn tuyến.
- Nếu không thể điều trị bằng phẫu thuật, bác sĩ sẽ chỉ định hóa trị hoặc xạ trị để thu nhỏ kích thước khối u.
- Khối u phản ứng càng tốt với hóa trị thì tiên lượng sống càng cao.
Nếu ung thư ba âm tính không nhạy cảm với hóa trị liệu, thì các phác đồ mới được sử dụng bao gồm phẫu thuật, sử dụng taxane và anthracycline. Phẫu thuật bao gồm cắt bỏ một phần vú, chiếu xạ khối u, dẫn lưu bạch huyết hoặc cắt bỏ toàn bộ tuyến. Trong trường hợp tái phát, một liệu trình thứ hai được thực hiện, với các loại thuốc platinum (Cisplatin, Carbaplatin), taxane và xelode. Loại điều trị này có hiệu quả đối với những bệnh nhân có đột biến gen BRCA.
Phác đồ điều trị ung thư vú ba âm tính
Khi phát hiện ung thư vú, khối u được xét nghiệm và phân loại dựa trên sự hiện diện của thụ thể progesterone, HER2 và estrogen. Nếu khối u âm tính với cả ba thụ thể, thì được gọi là ung thư ba âm tính. Dạng này được coi là hung hãn nhất, đặc trưng bởi tỷ lệ di căn cao và tỷ lệ sống sót thấp so với các dạng ung thư vú khác.
Phác đồ điều trị ung thư vú ba âm tính được phát triển riêng cho từng bệnh nhân. Nghĩa là không có tiêu chuẩn điều trị duy nhất. Nhưng mặc dù tiên lượng xấu, ung thư vẫn nhạy cảm với nhiều phác đồ. Liệu pháp có thể bao gồm các loại thuốc có chứa anthracycline và taxane. Ngày nay, các bác sĩ đang thử nghiệm các tác nhân hóa trị liệu thay thế: hợp chất platinum, thuốc chống sinh mạch, chất ức chế topoisomerase.
Các loại thuốc
Một trong những vấn đề trong điều trị ung thư ba âm tính là nó được coi là dạng ung thư hung hãn nhất và khó điều trị. Thuốc được lựa chọn dựa trên kết quả chẩn đoán trong phòng thí nghiệm và dụng cụ. Điểm đặc biệt của bệnh lý là không nhạy cảm với các hormone progesterone và estrogen, không có thụ thể HER2. Liệu pháp nhắm mục tiêu, tức là thuốc chỉ tác động lên tế bào ung thư và không ảnh hưởng đến mô khỏe mạnh, không được sử dụng. Vì lý do này mà khối u có tiên lượng xấu.
Giao thức quốc tế về điều trị TNBC chỉ ra hiệu quả của việc sử dụng thuốc từ nhóm taxane. Những loại thuốc như vậy làm giảm nguy cơ tái phát và cải thiện tiên lượng. Kết quả tốt nhất thu được khi sử dụng thuốc theo giao thức Liều lượng dày đặc. Nó bao gồm việc sử dụng thuốc kìm tế bào hai tuần một lần với việc bổ sung dần dần các loại thuốc từ nhóm taxon theo sơ đồ 4 AC (Adriamycin và Cytoxan) + 4 Taxol (taxane) với thời gian nghỉ 2 tuần. Thời gian của liệu pháp như vậy là khoảng 4 tháng.
Nếu ung thư đã ảnh hưởng đến các hạch bạch huyết, thì Carboplatin hoặc Cisplatin được kê đơn cho phác đồ chính. Phương pháp điều trị như vậy có hiệu quả khi có đột biến gen BRCA1. Nếu bệnh tái phát, thì các loại thuốc ngăn ngừa hoặc làm chậm sự phát triển của tế bào được thêm vào phác đồ điều trị, tức là các chất ức chế - Ixempra, Xeloda, thuốc platinum và thuốc chống chuyển hóa.
Thế hệ thuốc mới được thể hiện bằng các chế phẩm sau:
- Bevacizumab - ngăn chặn sự phát triển của mạng lưới mạch máu của khối u. Vì các tế bào ác tính tích cực nhân lên nên chúng cần được nuôi dưỡng liên tục. Thuốc làm giảm số lượng mạch máu, làm giảm nguồn cung cấp năng lượng cho mô khối u, dẫn đến sự phá hủy của nó. Thuốc này đã chứng minh được hiệu quả khi kết hợp với Taxol.
- Nexavar – được sử dụng trong trường hợp thụ thể yếu tố tăng trưởng Her1 dương tính. Chỉ được sử dụng kết hợp với Cisplatin.
- Iniparib – loại thuốc này vẫn đang trong giai đoạn thử nghiệm lâm sàng. Nhưng theo các nghiên cứu, nó làm tăng đáng kể khả năng sống sót.
- Eribulin là chất ức chế vi ống không phải taxane. Nó đã chứng minh được hiệu quả trong điều trị TNBC giai đoạn cuối. Nó chỉ được sử dụng khi có sự cho phép y tế đặc biệt vì vẫn đang trong giai đoạn nghiên cứu.
Ngoài các loại thuốc được mô tả ở trên, một sáng kiến như tiêm chủng được sử dụng để chống lại ung thư ba âm tính. Phương pháp này dựa trên thực tế là phòng ngừa bệnh dễ hơn điều trị. Vì dạng bệnh lý này thường được chẩn đoán ở giai đoạn cuối. Tiêm chủng có thể giúp những phụ nữ có nguy cơ. Vaxon Biotech đang phát triển và thử nghiệm vắc-xin Vx-001, có kế hoạch giới thiệu loại thuốc này vào năm 2020.
Bài thuốc dân gian
Điều trị các bệnh ác tính đòi hỏi một cách tiếp cận toàn diện. Phương pháp điều trị truyền thống được sử dụng cùng với các phương pháp điều trị cổ điển. Chúng ta hãy xem xét các phương pháp chính của liệu pháp thay thế:
- Nếu có chống chỉ định điều trị phẫu thuật, thì bạn có thể sử dụng nấm bạch dương. Nên nghiền cây và ngâm trong nước ấm 1: 5 trong 2-3 ngày. Thuốc đã hoàn thành được uống 2-3 lần một ngày trước bữa ăn 30 phút. Sản phẩm có thể được bảo quản trong tủ lạnh, nhưng không quá 4 ngày.
- Để tiêu diệt các tế bào ác tính, nên sử dụng keo ong. Thuốc mỡ và thuốc nhỏ giọt được chế biến từ cây này, có tác dụng làm chậm sự phát triển của khối u và làm giảm các triệu chứng của bệnh ung thư. Khi sử dụng sản phẩm này, bạn nên biết rằng nếu đun nóng trên 50 độ, sản phẩm sẽ mất đi các đặc tính dược liệu.
- Ở giai đoạn đầu, bạn có thể sử dụng thuốc sắc yến mạch. Để chuẩn bị, hãy pha một cốc cây với một lít nước và đun sôi trong 50-60 phút. Thuốc sắc này có hiệu quả loại bỏ độc tố ra khỏi cơ thể được hình thành trong quá trình mắc bệnh. Thuốc cung cấp cho cơ thể suy yếu các vitamin B, A, E, PP và axit amin.
- Bạn có thể làm thuốc đắp từ tỏi và hành tây. Đắp túi vải có tỏi và hành tây thái nhỏ vào các mô bị ảnh hưởng. Tốt nhất là đắp thuốc đắp vào ban đêm, liệu trình điều trị là 6-7 lần.
- Để làm giảm các triệu chứng đau, hãy đắp vỏ cây sồi lên ngực bị đau. Để chuẩn bị bài thuốc, trộn một thìa vỏ cây sồi nghiền nát và đổ nước lạnh vào qua đêm. Đun sôi dịch truyền vào buổi sáng, để nguội và đun sôi lại. Dịch truyền nên để trong 3-4 giờ, sau đó bạn có thể đắp trong 20-30 phút.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Điều trị bằng thảo dược
Có nhiều phương pháp được sử dụng để tiêu diệt tế bào ung thư, nhưng liệu pháp thảo dược đáng được chú ý đặc biệt. Liệu pháp thảo dược có ít chống chỉ định và tác dụng phụ nhất, nhưng đồng thời nó có tác dụng có lợi cho cơ thể. Để chọn đúng loại thảo dược và phác đồ sử dụng, cần phải xem xét các yếu tố như:
- Vị trí và giai đoạn ung thư, phương pháp điều trị được thực hiện.
- Sự có mặt hay vắng mặt của di căn, vị trí của chúng.
- Đang trải qua quá trình hóa trị hoặc xạ trị.
- Tình trạng chung của bệnh nhân trước và sau liệu pháp ban đầu.
Việc lựa chọn thảo dược phù hợp và kết quả của liệu pháp này phụ thuộc vào các yếu tố được mô tả ở trên.
Các loại thảo mộc độc có thể được sử dụng để tiêu diệt tế bào ung thư. Nhưng việc sử dụng không đúng cách sẽ gây hại đáng kể không chỉ cho các tế bào ác tính mà còn cho toàn bộ cơ thể. Đó là lý do tại sao các nhà thảo dược khuyên bạn chỉ nên sử dụng các loại thuốc này dưới sự giám sát của bác sĩ.
Các loại thảo mộc có độc:
- Hemlock - một loại thuốc được chế biến từ cây, có đặc tính giảm đau rõ rệt. Để chế biến, hãy sử dụng một chai ba lít. Bình chứa phải chứa 1/3 cây và đổ rượu vodka lên trên. Thuốc được truyền trong 2-3 tuần, lắc bình định kỳ. Vào ngày đầu tiên, uống một cốc nước có nhỏ một giọt thuốc, vào ngày thứ hai, nhỏ hai giọt, và cứ như vậy cho đến 40 giọt. Sau đó, liều lượng phải giảm xuống, trở lại một giọt. Theo nguyên tắc, cần phải uống 2-3 vòng đầy đủ để đạt được kết quả lâu dài.
- Aconitum dzungarianum – lấy 20g rễ cây và đổ 500 ml rượu vodka. Hỗn hợp này nên được truyền trong 14 ngày, sau đó lọc kỹ. Thuốc được uống 30 phút trước bữa ăn, pha loãng trong một cốc nước. Sơ đồ ứng dụng tương tự như sơ đồ được mô tả ở trên, chỉ cần đưa nồng độ xuống 10 giọt và theo thứ tự ngược lại. Sau khi nghỉ 2-3 tuần, liệu trình được lặp lại.
- Nấm hương Siberia (khô) - cây được nghiền nát và cho vào lọ thủy tinh tối màu, đổ đầy rượu vodka vào lọ. Hỗn hợp được ngâm trong 15 ngày ở nơi tối, mát. Thuốc đã hoàn thành được uống 30-40 giọt 3 lần một ngày, liệu trình điều trị là 3 tháng.
Ngoài các loại cây có độc, người ta còn dùng các loại cây an toàn hơn để chữa bệnh:
- Nghiền nát 500 g rễ cây ngưu bàng, vắt lấy nước từ khối thu được. Phải để thuốc lắng xuống và để ráo cặn, thêm 250 g mật ong (kiều mạch) và nước cốt của 3 quả chanh. Trộn đều tất cả các thành phần và đổ vào bình thủy tinh tối màu. Uống thuốc vào ban đêm, 1 thìa canh trong 12 ngày.
- Đổ hai lít sữa dê vào một vài nắm cành anh đào non. Đun nhỏ lửa thuốc trong 6 giờ. Uống thuốc ½ cốc 2-3 lần một ngày, giữa các bữa ăn, liệu trình điều trị là 70 ngày.
- Thu thập hoa khoai tây và phơi khô. Chuẩn bị một loại thuốc sắc từ cây: đổ 1 thìa hoa với 500 ml nước sôi và để trong 3-4 giờ. Uống thuốc sắc ½ cốc 3 lần một ngày trước bữa ăn. Thời gian điều trị là 3 tuần.
Thuốc vi lượng đồng căn
Việc điều trị một trong những dạng ung thư vú hung hãn nhất khá dài và phức tạp. Thuốc vi lượng đồng căn được sử dụng như một liệu pháp bổ sung cho bệnh ung thư ba âm tính. Nguy cơ của căn bệnh này là các tế bào ung thư không phản ứng với các phác đồ điều trị nội tiết tố và HER2 tiêu chuẩn. Các biện pháp khắc phục vi lượng đồng căn được làm từ các thành phần thực vật có tác dụng phá hủy khối u. Các loại thuốc sau đây được sử dụng từ các chế phẩm vi lượng đồng căn truyền thống:
- Alumen là thuốc chống vẩy nến có tác dụng kéo dài.
- Argentum metallicum – giúp phục hồi chức năng bình thường của cơ thể.
- Arsenicum album là một loại thuốc giảm đau có tác dụng làm giảm các triệu chứng đau đớn.
- Arsenicum Iodatum – ngăn chặn sự phát triển của tế bào ác tính.
- Arsenicum Sulfuratum Flavum – loại bỏ các triệu chứng đau đớn, phục hồi hình dạng bình thường của tuyến.
Thuốc thảo dược Trung Quốc curcumin ảnh hưởng đến sự phát triển của các tế bào ác tính. Cây ức chế sự biểu hiện của EGFR, yếu tố tăng trưởng biểu bì và làm chậm sự phát triển của khối u. Thuốc từ nấm dược liệu Ganoderma lucidum, Trametes versicolor và Phellinus linteus có đặc tính hiệu quả. Chúng làm giảm sự phát triển và sinh sản của tế bào và thúc đẩy sự chết của chúng.
Điều trị phẫu thuật
Phẫu thuật cắt bỏ khối u ung thư vú là một liệu pháp triệt để. Điều trị phẫu thuật có thể được thực hiện bằng nhiều phương pháp. Y học hiện đại cho phép thực hiện các ca phẫu thuật bảo tồn cơ quan với kết quả cao.
Chúng ta hãy xem xét các loại hoạt động chính:
- Cắt bỏ khối u là một phẫu thuật bảo tồn cơ quan, trong đó cả khối u và các mô lân cận đều được cắt bỏ. Phẫu thuật này được thực hiện trong giai đoạn đầu của bệnh, sau đó bệnh nhân sẽ được xạ trị.
- Phẫu thuật cắt bỏ một phần tư vú – trong quá trình phẫu thuật, một phần tư vú có khối u sẽ được cắt bỏ và tiến hành xạ trị.
- Phẫu thuật cắt bỏ vú triệt căn cải biên – được thực hiện khi khối u đã di căn đến các hạch bạch huyết. Trong quá trình phẫu thuật, khối u và các hạch bạch huyết được cắt bỏ.
- Phẫu thuật cắt bỏ phân đoạn là cắt bỏ khối u và một phần mô khỏe mạnh xung quanh khối u, sau đó là xạ trị và hóa trị.
- Phẫu thuật cắt bỏ vú toàn bộ – không chỉ cắt bỏ khối u và hạch bạch huyết mà còn cắt bỏ cả cơ ngực nằm dưới vú.
Điều trị phẫu thuật có thể gây ra tác dụng phụ và biến chứng. Thông thường nhất, đây là tình trạng tê da ở vùng rạch, nhưng khi các dây thần kinh dần phục hồi, độ nhạy sẽ trở lại bình thường. Trong một số trường hợp, có nguy cơ nhiễm trùng tại vị trí rạch. Nhiễm trùng được đặc trưng bởi các dấu hiệu viêm da, tức là đỏ, sưng và đau. Nhiệt độ da tăng lên được quan sát thấy tại vị trí tổn thương. Nếu có mủ, thì sốt, ớn lạnh, tăng tiết mồ hôi xuất hiện. Để loại bỏ tình trạng này, vết thương được mở ra, rửa bằng thuốc sát trùng và dẫn lưu. Bệnh nhân được kê đơn một đợt kháng sinh.
Phòng ngừa
Có nhiều phương pháp được sử dụng để phòng ngừa ung thư vú ba âm tính. Phòng ngừa dựa trên việc phát hiện sớm khối u. Khoảng 1 triệu trường hợp mắc bệnh này được ghi nhận trên toàn thế giới mỗi năm. Theo số liệu thống kê y tế, 30% phụ nữ mắc bệnh ung thư là trên 45 tuổi.
Tự kiểm tra như một biện pháp phòng ngừa:
- Kiểm tra ngực cẩn thận mỗi ngày, chú ý đến hình dạng và sự cân xứng của ngực.
- Để phát hiện các dấu hiệu khác nhau, hãy cẩn thận sờ nắn các tuyến. Lần lượt giữ ngực bằng một tay, sờ nắn bằng tay kia theo chiều kim đồng hồ.
- Nếu có bất kỳ khối u hoặc vết sưng nào không biến mất sau kỳ kinh nguyệt thì đây là lý do bạn nên đi khám bác sĩ.
- Chú ý đến núm vú, nếu có bất kỳ dịch tiết nào không liên quan đến việc tiết sữa, hãy liên hệ ngay với bác sĩ chuyên khoa vú. Da cũng cần được chú ý, nếu có sưng, bong tróc hoặc vùng bị xói mòn ướt, thì cũng cần được chăm sóc y tế.
Ngoài việc kiểm tra sức khỏe định kỳ, cần phải lựa chọn đồ lót đúng cách. Áo ngực không đúng kích cỡ sẽ gây kích ứng tuyến vú và phá vỡ vị trí giải phẫu của chúng. Một phương pháp quan trọng khác để phòng ngừa ung thư là dinh dưỡng hợp lý. Điều này là do nguyên nhân chính gây ung thư là các gốc tự do.
Một chế độ ăn uống lành mạnh nên bao gồm nhiều trái cây, rau, rau xanh, ngũ cốc và các sản phẩm từ sữa. Đừng quên hoạt động thể chất. Tập thể dục thường xuyên giúp giữ cho cơ thể bạn khỏe mạnh. Tập thể dục được chỉ định là phương pháp phục hồi chức năng bắt buộc sau khi hóa trị hoặc phẫu thuật. Phụ nữ có tiền sử gia đình mắc bệnh ung thư nên đặc biệt chú ý đến việc phòng ngừa ung thư.
Dự báo
Ung thư không nhạy cảm với liệu pháp nội tiết tố và các liệu pháp cổ điển khác không chỉ có đặc điểm là diễn biến nhanh mà còn có kết quả tiêu cực. Tiên lượng phụ thuộc vào giai đoạn phát hiện bệnh lý, sự hiện diện của các bệnh đi kèm và các đặc điểm cá nhân khác của cơ thể bệnh nhân.
Với chẩn đoán và điều trị kịp thời, tiên lượng sẽ thuận lợi, nhưng bệnh sẽ xấu đi đáng kể nếu phát hiện ung thư ở giai đoạn cuối và đã di căn không chỉ đến các hạch bạch huyết khu vực mà còn đến các cơ quan và hệ thống ở xa.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ]
Sống sót
Ung thư ba âm tính là dạng ung thư nghiêm trọng và phức tạp nhất. Khả năng sống sót phụ thuộc vào nhiều yếu tố. Bệnh nhân được chẩn đoán mắc bệnh này có nguy cơ di căn sang các hệ thống và cơ quan khác trong vòng 5 năm cao gấp 5 lần, không giống như các dạng ung thư khác. Thông thường, các tế bào ác tính sẽ di căn đến các cơ quan quan trọng như phổi và não.
Ung thư vú ba âm tính có nguy cơ di căn và tái phát trong vòng 2-5 năm, ngay cả sau khi điều trị triệt để ban đầu. Để ngăn ngừa tái phát và di căn, bệnh nhân được xạ trị, xạ trị hoặc hóa trị. Điều này làm tăng khả năng không tái phát trong năm năm kể từ khi phát hiện bệnh. Nhưng hầu hết phụ nữ mắc TNBC đều bị tái phát các trường hợp bệnh lý và khối u ung thư ở các cơ quan khác.

